 |
 |
AbstractPurposeThis study was performed to investigate the coronavirus disease 2019 pandemic-related changes in visiting pattern of an emergency department (ED).
MethodsThe author investigated all children younger than 19 years who visited the ED from 2018 through 2020 without exclusion criteria. Pandemic period was defined as 2020. Variables of interest were monthly and annual numbers of visits, age and age groups (< 1, 1-4, 5-9, 10-14, and 15-18 years), sex, visits for diseases, disposition, high acuity, and top 5 chief complaints per each age group. Timing of social distancing and influenza-related visits were additionally analyzed to speculate the impact of such variables on the visiting patterns.
ResultsThe annual visits were 11,435 (2018), 10,741 (2019), and 5,626 (2020), with a 47.6%-50.8% pandemic-related decrease. Trauma-related visits increased from 27.7%-28.4% to 36.5% (P < 0.001). In the children aged 9 years or younger, trauma as a chief complaint increased from 22.2%-29.6% to 36.2%-42.5% while fever decreased from 27.7%-47.3% to 16.7%-42.6%. In the pre-pandemic period, visits increased in February-March and October-December with a sharp increase in influenza-related visits in the latter 3 months. During the pandemic, a sharp decline in the visits was noted in January-February without the above-mentioned increasing patterns in neither total nor influenza-related visits. After the social distancing was implemented in the 13th week of 2020, the visits remained steady until a slight increase was noted after the school opening.
ConclusionDuring the pandemic period, a decrease was noted in the numbers of visits to the ED, along with decreases in fever as a chief complaint in young children and influenza-related visits, and the mitigation of social distancing. These findings could be useful in preparing emergency medicine resources for ongoing and future pandemics.
서론코로나바이러스감염증-19(coronavirus disease 2019, COVID-19) 범유행으로 인해 미국의 144개 응급실 및 4개 긴급진료클리닉을 방문한 환자 수가 58.8% 감소했고1), 한국의 응급실을 방문하는 환자 수도 52.4%-60.0% 감소했다2-4). 미국의 한 응급실은 2020년 3월 13일 국가비상사태 선언 이후 전년보다 방문이 급감했다가, 같은 해 4월 하순부터 서서히 반등했다5). 2020년에 봉쇄(lock down)가 3회 반복된 이스라엘의 한 응급실에서는 각 봉쇄 시점의 감염병 환자 방문 감소는 일정했지만, 골절 및 탈구 환자 방문은 3차로 갈수록 예년보다 증가했다6). 한국 수도권의 5개 응급실 연구에 따르면, 2020년 1-3월 사회적 거리두기 상황에 따라 응급실 방문이 감소했다가, 4-5월에 거리두기가 완화되면서 소폭 반등했다9).
본 저자는 상기 연구를 바탕으로 단일기관 응급실의 이용 양상 변화를 통계적으로 분석하여, COVID-19 범유행 장기화 및 향후 다른 감염병 장기화 시 응급의료자원을 효율적으로 분배하기 위한 근거로 제시하기 위해 본 연구를 진행했다.
대상과 방법1. 연구 디자인 및 환자 기준본 연구는 2018년 1월 1일-2020년 12월 13일에 가톨릭관동대학교 국제성모병원 응급의료센터를 방문하여 전산에 등록된 19세 미만 환자의 응급실 의무기록을 제외기준 없이 후향적으로 분석했다. 3개 연도 중 2020년을 범유행 기간으로 정의했다.
본원 응급의료센터는 한국 정부가 지정한 인천광역시 지역응급의료센터로서 연간 약 11,000명의 소아환자가 방문한다. 본원 응급실 소아진료구역이 구분되어 있고, 평일 17-23시, 주말 및 공휴일 13-23시에 소아청소년과 전문의가 초기부터 진료하고, 나머지 시간은 응급의학과 의사가 담당한다. 본 연구는 본원 임상연구심사위원회에서 승인(IRB no. IS20EISI0053)하였으며, 자료 수집을 바탕으로 통계적 자료 분석을 하는 연구로 연구대상자 동의는 면제됐다.
2. 자료 수집연도별 및 월별 방문 환자 수, 나이대(<1, 1-4, 5-9, 10-14, 15-18세), 성별, 질병 유무, 진료 결과(퇴원, 입원 및 이송, 사망), 한국형 응급환자 분류 도구(Korean Triage and Acuity Scale, KTAS) 1-2단계(중증 환자)를 분석했다. 특히, 본 연구는 외상으로 인한 방문에 초점을 맞췄다. 나이대별 5대 주요호소증상의 연도별 차이를 분석했다. 특히 열은 37.8℃ 이상으로 정의했다. 추가로, 감염병 환자 방문 감소를 간접적으로 확인하기 위해 대표적 감염병인 독감 환자 방문을 분석했다.
결과1. 전반적 특성연구기간에 방문한 환자 총 27,802명을 모두 분석했다. 방문 환자 수는 2018년(11,435명) 및 2019년(10,741명)과 비교하여 2020년(5,626명)에 유의하게 감소했다.
환자 나이의 중앙값은 2020년에 유의하게 더 많았다. 나이대별로 1-4세가 3개 연도에서 40% 내외로 가장 흔했고, 5-9세가 20% 이상으로 그 뒤를 이었다. 주목할 점은 외상 환자의 방문 비율이다. 2018년 및 2019년에는 각각 28.4% 및 27.7%였다(P = 0.354). 이 2개 연도와 2020년을 비교하면, 외상 환자의 방문 비율이 28.0%에서 36.5%로 유의하게 증가했다(P < 0.001; Table 1). KTAS 1-2단계 환자 빈도는 유의하게 감소했지만, 그 감소 폭은 0.1%-0.3%였다(Table 1, Appendix 1 [https://doi.org/10.22470/pemj.2021.00451]).
주요호소증상의 연도별 차이는 다음과 같다. 2020년에 1-9세에서 열의 비율이 현저히 감소했다. 외상 비율은 9세 이하에서 모두 상승했고 특히, 1-4세에서는 외상(42.5%)이 열(27.9%)보다 큰 비율을 차지하는 방향으로 역전됐다. 반면, 10세 이상에서는 3개 연도 모두 주요호소증상의 순위 및 비율이 대체로 일정했다(Table 2).
2. 월별 방문 환자 수2018-2019년과 달리, 2020년에는 환자 방문이 1-2월에 현저히 감소한 이후, 10-12월에 반등하지 않았다(Fig. 1A). 이 양상은 모든 나이대에서 비슷하게 나타났다(Appendix 2 [https://doi.org/10.22470/pemj.2021.00451]). 독감 환자 방문은 2018-2019년과 달리, 2020년에는 1-2월에 감소한 이후 의미 있게 증가하지 않았다(Fig. 1B).
3. 2020년 전반기 방문 환자 수2020년 4주 차에 한국에서 첫 COVID-19 환자가 발생했고, 그로부터 2주 뒤 응급실 방문이 급감하기 시작했다. 13주 차에 한국에서 사회적 거리두기를 시행한 후, 시행 이전에 이미 감소했던 환자 수에 큰 변화가 없었다(Fig. 2). 그러나, 15주 차에 개학하고 17주 차부터 환자 수는 소폭 증가했다.
고찰본 단일기관 연구에서 COVID-19 범유행에 따른 2020년 응급실 방문 환자 수는 2018-2019년에 비해 각각 50.8% 및 47.6% 감소했고, 감소한 환자 수가 한국에서 사회적 거리두기를 시작한 이후 변하지 않다가 개학 이후 소폭 반등했다. 사회적 거리두기를 시작한 2020년 13주 차 당시가 응급실 방문이 이미 현저히 감소한 이후임을 고려하면, 거리두기 자체의 영향을 분석하는 것에는 한계가 있었다. 이 한계에도 불구하고, 본 저자는 다른 연구에서 봉쇄, 국가비상사태, 사회적 거리두기 등이 응급실 방문에 미친 영향이1, 5-8) 본원 응급실에도 유사하게 작용했다고 생각한다. 그 근거는 거리두기가 다소 완화되는 개학 이후에 환자 수가 조금 반등했다는 사실이다. 10세 미만에서 방문이 현저히 감소한 것은 전반적인 질병 연관 방문 감소에 기인한 것으로 생각한다. 구체적으로, 10세 미만에서 주요호소증상 중 열의 비율이 감소한 것은 독감 등 감염병 환자 방문 감소와 연관된 것으로 추론한다. 반면, 10세 미만의 외상 연관 방문은 상대적으로 증가했다.
이러한 방문 양상의 변화는 몇 가지의 이유로 설명할 수 있다. 2020년에 첫 COVID-19 환자가 발생한 이후, 전국적으로 환자가 증가하고 사회적 거리두기가 시행되면서 환자 방문이 감소했을 것이다. 본 연구에서 간접적으로 확인한 거리두기의 영향은 영국, 미국, 독일 연구에서 더 명확하게 나타난다. 한 연구에 따르면, 영국과 미국의 한 응급실에서는 각각 환자 방문이 각각 29.2% 및 24.8% 감소했고, 이는 봉쇄 이후 감소 폭 중 가장 컸다7). 독일에서도 거리두기 이후 응급실 방문이 63.8% 감소했으나, 본 연구와 달리 1세 미만 방문은 오히려 증가했다8). 미국의 다른 응급실에서는 범유행 기간에 충수염 및 패혈증 등으로 인한 방문도 22% 감소했는데5), 이는 사회적 거리두기로 인해 응급 수술 또는 입원이 필요한 환자의 방문도 감소했음을 시사한다.
한국의 다른 연구에서도 본 연구와 마찬가지로, 범유행 기간에 응급실 방문이 큰 폭으로 감소했다1-4). 본 저자는 KTAS 1-2단계 및 입원 빈도가 같은 기간에 소폭 감소한 것이 본원 응급실에서 소아청소년과 전문의 진료가 일부 시간대에만 이뤄진 것과 연관된 것으로 생각한다. 서울 소재 단일 대학병원 응급실에서는 KTAS 1-2단계 및 입원 빈도가 범유행 기간에 각각 5.7% 및 23.5%에서 16.4% 및 37.2%로 증가했다3). 반면, 경기도 및 대전의 단일 대학병원 응급실에서는 상기 빈도가 소폭 감소했다4). 한국의 소아전문응급의료센터 및 20세 미만 인구가 수도권에 집중된 경향을 고려하면9), 소아청소년과 전문의 진료의 활성도가 중증 또는 입원이 필요한 환자의 응급실 방문에 영향을 미친 것으로 추론할 수 있다.
본 연구의 강점은 외상 연관 응급실 방문 비율 증가의 통계적 유의성을 확인하고, 사회적 거리두기와 방문의 연관을 간접적으로 제시했다는 점이다. 한국에서 응급실 방문 자체가 유의하게 감소한 점을 고려하면2-4, 10), 본 연구를 포함한 관련 한국 연구는 공통적으로 다른 감염병 유행에 대비하여 응급의료자원의 효율적 분배를 위한 전략이 필요하다는 점을 제시하고 있다.
독감과 같은 감염병 환자 방문 감소의 원인을 다음과 같이 추정할 수 있다. 우선 감염병에 대한 개인 차원의 보호가 예년보다 강화된 상태에서(예: 마스크 착용) 검사 수요가 중증급성호흡증후군 코로나바이러스-2(severe acute respiratory syndrome coronavirus 2)에 집중되어, 독감의 검사 및 진단 자체가 감소했기 때문으로 추정한다. 그리고 본 연구에서 따로 분석하지 않았으나, 중증급성호흡증후군 코로나바이러스-2 검사 후 소요되는 결과 보고시간 및 의료진의 보호장구 탈착으로 인한 응급실 체류시간 증가를 또 다른 요인으로 생각할 수 있다11). 체류시간 증가가 진료 공간 부족으로 이어져, 독감 진료를 받지 못한 환자가 상당수 있었을 것으로 추정한다. 보호자가 자녀의 병원내 COVID-19 감염을 걱정하여 응급실 방문 자체를 꺼리게 된 것도 하나의 원인일 수 있다.
본 연구의 제한점은 다음과 같다. 첫째, 단일기관 연구로, 다른 규모 및 지역의 의료기관에 적용하기 어려울 수 있다. 둘째, 본원 환자의 중증도 및 입원 빈도가 상대적으로 낮다는 특성이 있어, 범유행이 해당 변수에 미친 영향을 분석하기 어려웠다. 셋째, 본원의 격리 공간이 부족하여 환자를 모두 수용할 수가 없었던 점 때문에 상당수의 환자 데이터가 누락되었고, 이에 따라 응급실 방문 환자 수가 과소평가 됐을 수 있다.
본 저자는 COVID-19 범유행 기간에 응급실 방문 환자 수의 감소가 10세 미만, 질병 연관 방문, 특히 감염병에서 현저했다는 것을 확인했다. 또한, 사회적 거리두기 완화, 즉 개학 이후 응급실 방문 환자 수의 반등을 통해 응급실 방문에 대한 거리두기의 영향을 간접적으로 확인할 수 있었다. 따라서, 감염병 유행 및 사회적 거리두기 강도에 따라 응급의료자원을 효율적으로 분배해야 한다. 구체적으로, 대면 진료 및 입원의 사각지대를 해소하기 위해 소아전문 응급의료센터를 포함한 소아진료에 특화된 거점 전담병원을 지정하고, 이를 운영하는 의료기관을 지원해야 한다.
Fig. 1.Pandemic-related changes in monthly trends of overall (A) and influenza-related (B) visits to the emergency department during 2018-2020. Quadrangles, circles, and triangles indicate the trends in 2018, 2019, and 2020, respectively. In 2018-2019, the visits increased in February-March and October-December (A) with a sharp increase in influenza-related visits in the latter 3 months (B). This trend contrasts with a sharp decline in the visit in January-February (A) without the above-mentioned increasing patterns in neither total nor influenza-related visits in 2020 (B). 
Fig. 2.Impact of social distancing and school opening on weekly trends of visits to the emergency department in the first 20 weeks of 2020. A sharp decline is noted in the visits from week 5 to 10. After the implementation of the social distancing in week 13, the monthly numbers of visits remained steady until the slight increase after the school opening in week 15. Relevant issues during the period are marked with arrows. COVID-19: coronavirus disease 2019 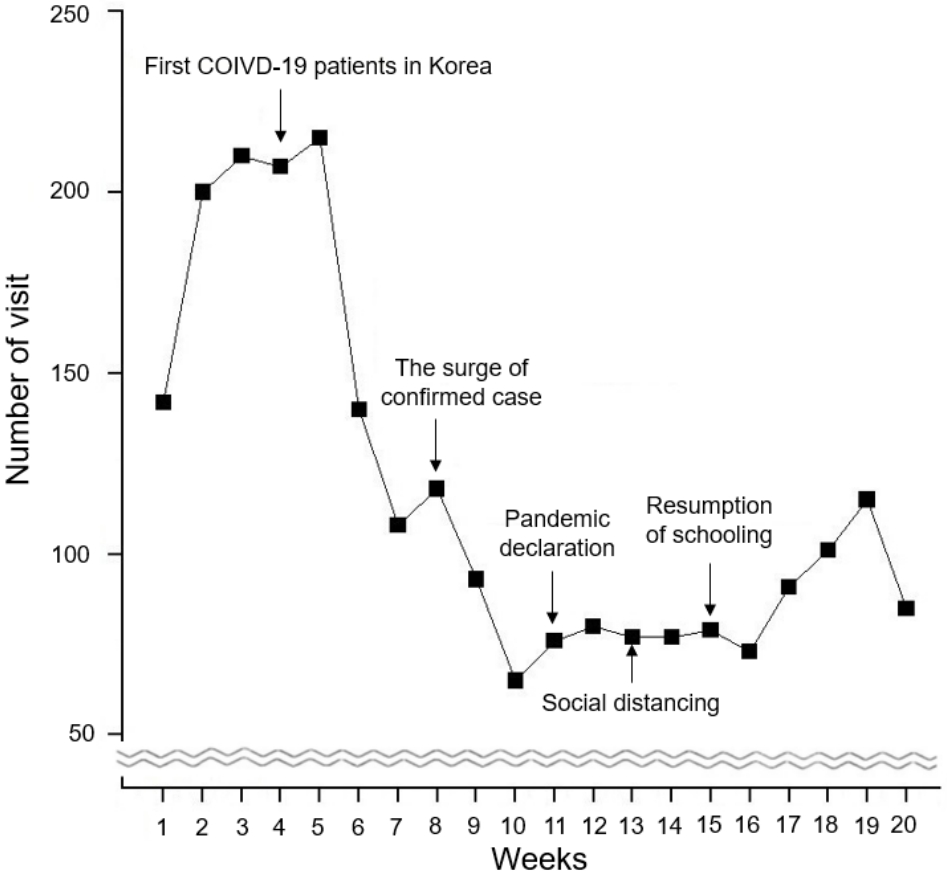
Table 1.Pandemic-related change in children’s visits to the emergency department (N = 27,802)
Table 2.Top 5 chief complaints References1. Choi DH, Jung JY, Suh D, Choi JY, Lee SU, Choi YJ, et al. Impact of the COVID-19 Outbreak on trends in emergency department utilization in children: a multicenter retrospective observational study in Seoul metropolitan area, Korea. J Korean Med Sci 2021;36:e44.
2. Hwang SY, Lee JK, Ryu HS, Park SS, Choi JY, Lee HJ, et al. Long-term impact of coronavirus disease 2019 pandemic on emergency department utilization in a metropolitan emergency department in Korea. Pediatr Emerg Med J 2021;8:57–65. Korean.
3. Kim JA, Son MH, Park M. Effect of coronavirus disease 2019 on febrile children’s visits to the emergency department of a tertiary hospital. Pediatr Emerg Med J 2021;8:8–15.
4. Kim HM, Ha SO, Yang WS, Park YS, Kim JH. Effect of coronavirus disease 2019 pandemic on children’s visits to the emergency department. Pediatr Emerg Med J 2022;Jan 12; [Epub]. https://doi.org/10.22470/pemj.2021.00381.
5. Pines JM, Zocchi MS, Black BS, Carlson JN, Celedon P, Moghtaderi A, et al. Characterizing pediatric emergency department visits during the COVID-19 pandemic. Am J Emerg Med 2021;41:201–4.
6. Scheier E, Levick N, Guri A, Balla U. The injury-illness dichotomy of COVID-19 on the pediatric ED. Am J Emerg Med 2022;52:244–8.
7. Isba R, Edge R, Auerbach M, Cicero MX, Jenner R, Setzer E, et al. COVID-19: transatlantic declines in pediatric emergency admissions. Pediatr Emerg Care 2020;36:551–3.
8. Dopfer C, Wetzke M, Zychlinsky Scharff A, Mueller F, Dressler F, Baumann U, et al. COVID-19 related reduction in pediatric emergency healthcare utilization–a concerning trend. BMC Pediatr 2020;20:427.
9. Jung JH, Kwak YH, Noh H. Strengthening the role of pediatric emergency centers in Korea. Pediatr Emerg Med J 2017;4:29–33. Korean.
AppendicesAppendix 1Pandemic-related change in the KTAS levels (N = 27,802)Appendix 1Monthly numbers of visits in 2020 |
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 |
 |