소아응급의료 강화 방안: 소아인증 응급의료센터 신설
A plan for strengthening pediatric emergency care: establishment of pediatric certified emergency center
Article information
Trans Abstract
Pediatric patients (younger than 19 years) account for approximately 25% of all emergency patients. Pediatric patients have large proportions of toddlers (aged 1-5 years), low severity, illness (rather than injury), and after-hours visits. Considering these features, the authors, affiliated with the policy research team in the Korean Society of Pediatric Emergency Medicine, suggest the establishment of the pediatric certified emergency center (PCEC) to stratify Korean pediatric emergency medical system according to the Korean Acuity and Triage Scale (KTAS). The PCEC is a facility dedicated to the emergency care for a large population of KTAS 3-4 patients (i.e., mildly ill). In addition, the PCEC may perform early stabilization and transfer to the pediatric emergency centers for pediatric patients having KTAS 1-2 illnesses and injuries. To facilitate the application of emergency centers for the PCEC, the designation criteria should be flexible in terms of manpower, facility, and equipment. Financial support from the government is essential for sustainable PCEC.
서 론
한국의 출산율 감소 추세에 따라 18세 미만 소아 인구가 2000년 12,900,000명에서 2016년 8,736,051명으로 감소했지만, 야간 및 휴일 소아 진료에 대한 수요는 꾸준히 증가했고 이는 소아 응급환자(소아환자) 증가로 반영되고 있다[1,2]. 2015년 현재 전국 546개 응급실을 방문한 19세 이하 소아환자는 전체 응급환자의 약 25%였다[3]. 야간 및 휴일의 소아 진료 수요 증가는 24시간 서비스 수요 증가, 아동복지 인식 향상, 맞벌이 증가에 따른 소득 증대, 민간보험 확산으로 인한 응급진료비 부담 감소에 기인한 것으로 추정한다.
소아환자의 특성에는 야간 및 휴일 방문이 흔하다는 점 외에도, 영유아 비율이 높고, 주로 경증이며, 손상보다 질병에 의한 방문이 흔하다는 점이 있다. 소아응급의료체계를 개선하기 위해, “달빛어린이병원”시범사업, 소아전용 응급실과 소아전문응급의료센터(전문센터) 등 일련의 정책적 노력이 있었다. 하지만 이 정책은 경증 환자 빈도가 높은 소아환자의 특성을 충분히 반영하지 못했다.
대한소아응급의학회 정책팀은 보건복지부와 함께 응급의료발전 5개년 계획의 세부과제로 2017년 5월부터 소아응급의료체계 구축안에 대한 논의를 진행했다. 이 논의를 통해, 한국형 응급환자 분류도구(Korean Triage and Acuity Scale, KTAS)에 준한 중증도에 따라 층화된 응급의료체계를 구축해야 한다는 결론을 도출했다. 중증 환자(KTAS 1-2단계)를 책임지는 전문센터와 달리, 경증 환자(KTAS 3-4단계)의 효율적 진료를 담당하는 의료기관이 필요하다. 본 저자는 소아인증 응급의료센터의 신설을 제안함으로써, 경증 환자를 위한 소아응급의료체계를 강화하는 데에 도움을 주고자 한다.
본 론
1. 소아환자 및 의료기관 현황
1) 연령별 분포 및 중증도
소아환자는 영유아 비율이 높고 경증 및 질병 환자가 다수를 차지한다. 국가응급환자진료정보망(National Emergency Department Information System, NEDIS) 자료에 따르면, 2015년 7월부터 2016년 6월 동안 19세 이하 소아환자 중 1-5세 비율이 57%였고, 질병 비율이 68%였다[4]. 소아환자 중 87.5%가 응급진료 후 퇴원했고 12%는 입원했는데 이 중, 중환자실 입원은 연간 7,042명이었다[4].
2010-2014년 NEDIS 자료에 따르면, 소아환자 응급실 체류시간의 중앙값은 86분이었고, 응급진료 후 퇴원 비율은 85.3%였다[2]. 특히 응급실 방문 1, 2, 3시간 이내에 퇴원하는 환자는 각각 37.6%, 61.8%, 76.0%였다[2].
2) 응급실 방문 시간
소아환자는 야간 및 휴일에 응급실을 방문하는 빈도가 높고, 이 중 경증 환자가 대다수를 차지한다. 2010-2014년 NEDIS 자료에 따르면, 질병으로 응급실 방문하는 19세 이하 소아환자의 정규시간 이후 방문하는 비율이 높았다(0:00-08:59, 26.7%; 09:00-17:59, 30.5%; 18:00-23:59, 42.8%). 특히 2시간 이내에 귀가한 경증 환자의 74%는 야간 및 휴일에 방문했다[2]. 2016년 지역응급의료기관 이상 151개의 응급실을 방문한 환자의 방문시간에 관한 NEDIS 자료는 야간 및 휴일 방문이 흔한 소아환자의 특성을 보여준다[4]. 전체 소아환자 방문은 18시 이후에 증가하는 경향을, 03-09시에 감소하는 경향을 각각 보였다. 특히, 1-9세 소아환자는 15-18시에 방문이 증가하기 시작하고, 18시 이후 급격하게 증가하여, 18-24시 방문 환자 수가 다른 시간대의 2배 이상이었다(Fig. 1).
3) 소아응급의료 현황
2012년, Kim 등[5]이 보고한 한국 응급의료센터 134개소 대상 소아응급의료 현황 설문연구(응답률, 60.4%)는 전국 소아응급의료 현황을 시설, 장비, 인력과 그 운영으로 나눠 분석한 연구로, 세부사항을 다음과 같이 인용했다. 시설 면에서 별도의 소아응급실을 갖춘 기관은 3.7%였고, 별도의 소아구역만 갖춘 곳은 56.9%, 소아 전용 침상만 갖춘 곳은 16%, 성인 환자와 구분 없이 진료하는 곳은 33.3%였다. 장비 면에서 골강내주사기구를 구비한 곳은 40.7%였으며 기관내관을 연령대별로 구비한 곳은 59.3%였다. 인력 면에서 인턴 또는 1-2년차 전공의가 진료하는 경우가 많았는데, 질병으로 방문한 소아환자의 초진은 80.2%의 기관에서 비전문의에 의해 이뤄졌다. 소아청소년과 전공의 수련병원 중 90.2%에서 인턴이 소아환자 초진을 담당했다. 야간 및 휴일에 3-4년차 전공의 또는 전문의 진료가 가능한 경우는 21% (주간, 48.2%)에 불과했고, 소아청소년과 협진이 불가능한 기관이 16%였다. 소아응급환자의 안전을 위한 프로그램이나 지침을 갖춘 곳도 많지 않아, 아동학대 대처 지침과 중증 환자 모니터 지침을 갖춘 기관은 각각 47%와 43.2%였다. 이 연구를 통해, 전반적으로 소아응급의료체계가 공급자 위주로 운영되고, 환자 안전에 대한 준비가 부족한 상태임을 알 수 있었다.
현재 한국 소아환자의 진료 양상은 기관에 따라 다양하고, 이는 기관별 인력 상황에 따라 결정되는 경우가 많다. 나이 기준으로 응급실의 소아환자 진료 가능 여부 또는 진료과(예: 3-4세 미만은 소아청소년과, 연장아는 응급의학과에서 각각 진료)가 결정되기도 한다. 나이와 무관하게 질병 여부에 따라 진료과 또는 구역이 달라지기도 한다.
2012년 Jung 등[6]이 응급의학과 전공의를 대상으로 소아응급의학 수련 현황을 조사한 설문조사에 따르면, 수련방법으로 소아청소년과 파견(기간은 대개 1개월)이 가장 흔했다. 하지만, 약 40%는 파견이 없었고, 대한응급의학회에서 제시한 소아응급의학 핵심 교육내용 중 소아응급 필수질환에 대한 이해와 술기 경험이 부족한 것으로 나타났다.
2. 시간외 소아응급의료서비스 개선을 위한 정책적 노력
1) 소아전용응급실
2010년 말 보건복지부에서 차세대응급실모델개발사업의 목적으로 지정하기 시작한 소아전용응급실은 2012년까지 총 10개소가 지정되어 현재까지 운영되고 있다. 소아전용응급실은 소아진료에 특화된 시설, 장비, 인력을 별도의 응급실에 배치함으로써, 소아응급의료체계의 질적 향상과 경증 환자 방문으로 인한 응급실 과밀화를 방지하는 것이 개설 목적이었다. 그러나 소아전용응급실에 방문하는 환자의 다수가 경증 환자였으므로 오히려 과밀화를 가중했다. 이로써, 중증 환자 진료에 중점을 둬야 하는 소아전용응급실의 역할이 왜곡되고 있다[7]. 이는 전술한 소아환자의 특성과 관련이 있다. 따라서, 정규 진료 시간 이후에 경증 환자 진료를 담당하는 새로운 응급의료체계가 필요하다.
2) 달빛어린이병원 시범사업
2014년 9월, 비응급실 시간외 의료서비스의 일환으로 달빛어린이병원을 공모하고 운영하기 시작했다. 이 사업은 소아환자를 위한 시간외 의료서비스 기관이 확대되면, 경증 환자의 응급실 방문이 감소하여 응급실 이용으로 인한 비용 및 불편이 감소할 것으로 예상하고 시행했다.
초기 6개 광역시도의 8개 소아청소년과 병·의원이 지정됐으며, 보호자 만족도가 80% 이상으로 30개소 이상으로 확대 지정할 예정이었으나, 소아청소년과 개원의의 반대로 어려움을 겪고 있다. 보건복지부에서는 기존의 365일 운영방식(평일 23-24시, 휴일 18-22시) 외에도, 다양한 운영방식(요일제, 당직제, 연합 운영)의 달빛어린이병원을 지정할 예정이지만, 2017년 12월 현재 9개 광역시도에서 17개소만 운영되고 있다.
3) 전문센터
2016년 보건복지부에서 소아응급의료체계의 안정적 운영과 시설, 장비, 인력 확충을 위해 전문센터를 선정하기 시작했다. 같은 해 7월 현재, 9개소가 선정됐으나 소아 인구 및 접근성을 충분히 고려하지 못하여 지역적으로 불균등하게 분포하고 있다. 2017년 10월 현재 9개소 중 2개소만이 지정기준을 충족하여 운영 중이다. 소아환자 전담의의 24시간 상주를 요구하는 인력기준이 지정기준 충족 및 유지에 걸림돌이 되고 있다. 또한 시설기준(예: 중환자 진료구역 2병상, 음압격리병상 1병상 등)을 충족하기도 어렵다. 이러한 현실적 어려움 때문에, 많은 의료기관은 적자가 예상되는 전문센터 개설에 적극적으로 나서지 못하고 있다. 실제로 소아전용응급실을 운영하던 의료기관 2개소가 전문센터 전환을 포기한 상태이다.
3. 소아인증 응급의료센터 신설 제안
1) 필요성
전술한 소아환자 특성을 고려하는 방향으로 소아응급의료체계를 개선해야 한다. 소아환자는 대부분 경증으로 야간 및 휴일에 방문하지만, 보호자는 중증도와 방문 시간의 진료 여건에 비교해 높은 수준의 응급진료를 원한다. 다수의 경증 환자에게 적합한 응급의료기관이 필요하고, 비교적 소수인 중증 환자의 진료도 소홀히 해선 안 된다. 중증도에 따른 층화된 응급의료체계가 이상적이며, KTAS 3-4단계 환자는 소아인증 응급의료센터를 통해 진료하는 것이 합리적이라고 본다(Fig. 2). 그리고 응급의료기관의 진료가 서로 유기적으로 연계될 수 있어야 한다.
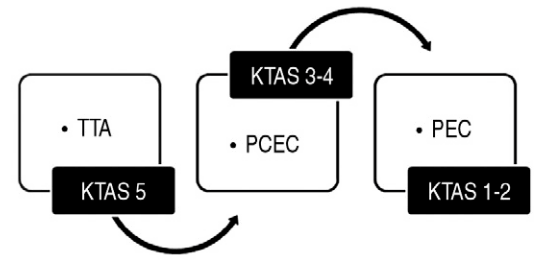
Scheme of the pediatric emergency medical service system stratified by the severity. Patients having KTAS 5 undergo TTA. Mildly ill patients (KTAS 3-4) and critically ill patients (KTAS 1-2) are treated at PCECs and at PECs, respectively. These 3 categories have organic relations with each other. TTA: telephone triage and advice services, KTAS: the Korean Triage and Acuity Scale, PCEC: pediatric certified emergency centers, PEC: pediatric emergency centers.
2) 개념
a. 역할 및 기대효과
소아인증 응급의료센터의 주 역할은 경증 소아환자 (KTAS 3-4단계)의 진료이다. 이 역할 외에도, 낮은 빈도로 방문하는 중증 환자(KTAS 1-2단계)에 대한 초기 안정화 및 전문센터 이송을 수행해야 한다. 전문센터가 지역적으로 불균등하게 분포한 것이 문제인데, 소아인증 응급의료센터는 전 지역에서 소아환자가 1시간 이내에 도착하여 진료받을 수 있도록 배치해야 한다. 야간 및 휴일에 방문하는 다수의 경증 환자에게 적합한 진료를 제공하면서, 환자와 보호자의 진료 만족도가 높아질 것으로 기대한다.
b. 수요 추정
KTAS가 시행된 2016년의 NEDIS 자료에 따르면, 소아환자 2,197,389 중 1,532,900명에게 KTAS 분류가 시행됐고, 이 중 약 1,300,000명이 KTAS 3-4단계였다[8]. 전체 환자 2,197,389명에서 KTAS 3-4단계 비율이 유사하다고 가정하면(약 85%), 연간 약 1,850,000명이 3-4단계로 분류되므로, 하루에 약 5,000명의 경증 환자가 발생할 것으로 예상한다. 이 환자가 전문센터와 소아인증 응급의료센터로 분산되고 기관당 하루 평균 60-80명을 진료한다고 가정하면, 60여 개소의 기관이 필요하다. 중증환자 대비와 지역적 안배를 고려하여, 20여 개소의 전문센터가 필요하다면, 40여 개소의 소아인증 응급의료센터가 필요할 것으로 추정한다.
c. 정책 지원방안
기존의 소아전용응급실 및 전문센터가 재정적 문제를 겪는 점을 고려하면, 소아인증 응급의료센터의 성공적인 정착에는 중장기적으로 안정적인 재원을 확보하고 이를 집행하는 것이 중요하다. 개별 의료기관이 이 재원을 마련하기 어렵다. 따라서, 정부 차원에서 소아인증 응급의료센터 지정 기준을 현실화하고, 재정지원을 적극적으로 수행해야 한다.
지속 가능한 소아인증 응급의료센터의 지정 및 운영을 다음 사항을 고려해야 한다. 첫째, 소아인증 응급의료센터는 경증 환자 진료가 주 역할이므로, 전문센터 수준의 시설 및 장비를 갖출 필요는 없다. 기존의 권역 및 지역 응급 의료센터가 갖추고 있는 시설 및 장비 수준에서 현실적으로 필수적인 항목만을 추가하여 현실적인 지정기준을 마련해야 한다. 필수적인 항목으로는 중증 환자 방문 시 초기 안정화 및 이송이 가능하도록 기도유지 장비와 골강내 주사기구 등이 대표적이다. 둘째, 소아인증 응급의료센터 상주 의료진에 대한 기준을 탄력적으로 운용해야 한다. 경증 환자 방문이 야간 및 휴일에 편중된 상황에서 소아응급환자 전담의가 24시간 상주하도록 강제하는 것은 인력 충원 및 유지 면에서 불필요한 재정부담을 초래한다. 따라서, 환자 방문이 집중된 시간대를 중심으로 탄력적인 인력배치가 필요하다. 셋째, 전담 전문의가 의료진(전공의 및 간호사) 교육을 담당함으로써, 전문의가 부재한 시간대에 방문하는 소아환자에게도 안전하고 정확한 진료를 제공해야 한다. 의료진 교육은 진료지침(예: 심폐소생술, 진정 및 진통, 다빈도 증상 및 진단 등)을 이용하여 전 의료진에게 주기적으로 시행함으로써, 소아인증 응급의료센터의 진료수준을 높여야 한다. 정부의 재정지원이 이 방면에도 이뤄져야 한다.
재정지원 형태는 직접 및 간접 지원으로 나눌 수 있다. 의료진 교육 관련 예산은 정부가 소아인증 응급의료센터에 직접 지원할 수 있다. 의료진 인건비는 의료수가(응급관리료 또는 진찰료) 보전, 소아 특화 술기(예: 응급현장초음파[point-of-care ultrasound], 이물제거, 진정 및 진통 등)에 대한 의료수가 개발을 통해 간접 지원하는 방안이 있다.
결 론
요약하면, 야간 및 휴일에 경증 환자 방문이 집중되는 소아환자의 특성을 고려하여, 중증도에 따라 층화된 소아응급의료체계를 구축해야 한다. 소아인증 응급의료센터 신설을 통해, 다수의 경증 환자에게 적합한 응급진료를 제공할 수 있고, 소수의 중증 환자를 신속한 초기 안정 후 전문센터로 이송하여 최종 처치를 받게 할 수 있다. 이를 위해 탄력적인 소아인증 응급의료센터 지정 기준 제시와 지속적인 센터 운영을 위한 정부의 재정지원이 필요하다.
Notes
이해관계
본 저자는 이 논문과 관련된 이해관계가 없음.
Acknowledgements
본 저자는 이 논문과 관련된 재정지원을 받지 않았음.

