식도 내 잔류이물에 의한 지속적 협착음을 보인 영아 1례
A Case of Infant with Persistent Stridor due to Residual Esophageal Foreign Body
Article information
Trans Abstract
Esophageal foreign body could cause stridor. Stridor may be persistent due to residual foreign body even after removal of esophageal foreign body. We describe a case of a 10-month-old boy who experienced persistent stridor after initial removal of esophageal foreign body. He had been brought to the emergency department, and a foreign body had been removed by rigid bronchoscopy. Nevertheless, he had persistent stridor. A computed tomography (CT) scan revealed residual foreign body with associated calcification in the prevertebral soft tissue (C3-C5 level). He has been on surgical observation with foreign body in situ.
서 론
소아에게서 식도에 이물이 걸려 통증이나 불편감이 발생하는 경우는, 6개월에서 3세 미만의 영유아에서 가장 흔하다[1]. 식도내 이물은 흡인, 식도기관루, 출혈, 폐쇄, 천공은 물론 후두와 기관을 뒤에서 압박하여 기도폐쇄를 유발할 수 있어 조기발견하여 제거하는 것이 매우 중요하다[1–4].그러나 식도에 이물이 걸려도 영유아의 증상이 뚜렷하지 않은 경우가 많아서 보호자가 이물을 삼키는 장면을 목격하지 못하면 진단이 늦어지며, 위내시경이나 컴퓨터단층촬영 등의 정밀검사를 시행해서야 발견되기도 한다. Cevik 등[5]은 18.3%의 환아에서 24시간 이후에 발견된다고 보고하였다. 현재까지 영유아 연령의 식도 내 잔류이물에 의한 호흡곤란에 관한 많은 증례가 발표되었지만[3,6–8], 저자들은 이물을 제거한 이후에도 지속적인 상부기도폐쇄 증세를 보인 영아의 증례를 경험하였기에 이를 보고하고자 한다.
증 례
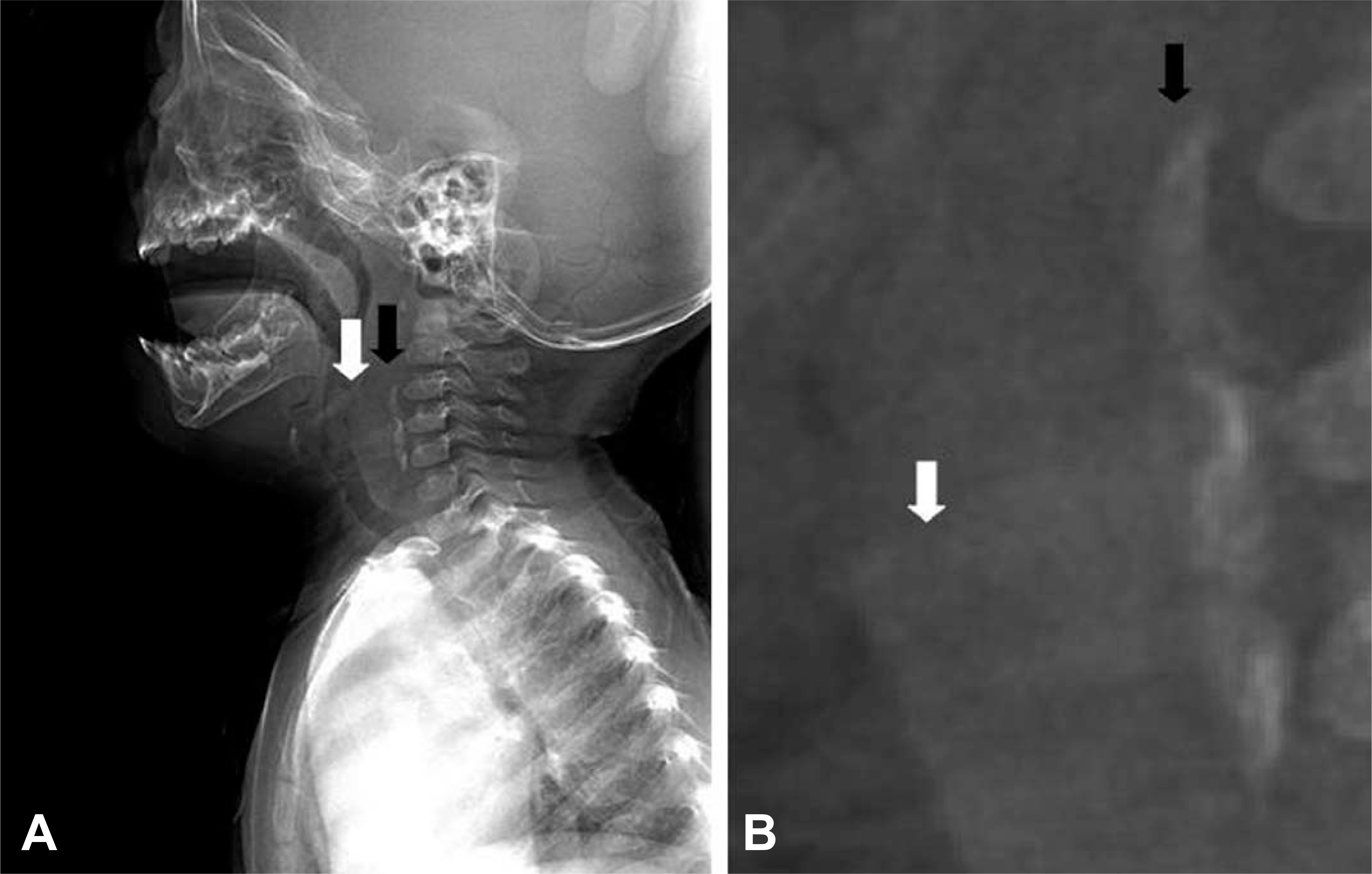
10개월 된 남자 환아가 내원 2개월 전부터 지속된 호흡곤란과 고형식에 대한 삼킴곤란, 내원 3일 전부터 동반된 발열로 본원 응급실을 방문하였다. 환아는 외부병원에서 폐렴 및 모세기관지염 추정진단 하에 입원하여 항생제 치료를 받았으나 호전이 없었고, 흉부 컴퓨터단층촬영(Fig. 1)에서 양측 폐 실질에 특이소견 없었고, 기도에 특이한 병변은 발견되지 않았다. 과거력에서 재태기간 41주에 3.6 kg으로 정상자연질식분만으로 출생하였고, 생후 1개 월에 호흡기세포융합바이러스(respiratory syncytial virus)에 의한 모세기관지염을 앓았던 것 외에 특이사항 없었으며, 가족력에서도 특이사항 없었다. 본원 방문 당시 환자의 활력징후는 혈압 101/76 mmHg, 호흡수 28회/분, 심장박동수 130회/분, 체온 36.9°C, 맥박산소포화도99%였으며, 의식은 명료하고 전반적으로 아파 보이는 상태였다. 환아는 경미한 호흡곤란 및 빈호흡과 함께, 쉰 목소리, 기침, 콧물을 보였다. 흉부 시진에서 흡기 시 흉골상수축(suprasternal retraction) 소견이 있었다. 청진에서는 흡기 시 협착음(inspiratory stridor)이 들렸으며, 천명음 및 수포음은 들리지 않았다. 심장박동은 빠르고 규칙적이었으며, 심잡음 소견은 없었다. 산소포화도는 99%로 잘 유지되고 의식도 명료하여, 산소는 투여하지 않았다. 혈액검사에서 C반응성 단백(C-reative protein, CRP) 3.06 mg/dL로 약간 증가한 것 외에 특이소견 없었고, 호흡기바이러스 중합효소연쇄반응(polymerase chain reaction)에서 리노바이러스(rhinovirus)에 양성을 보였다. 심전도검사에서는 정상동율동 소견 보였다. 본원에서 시행한 흉부 방사선촬영에서 양측 폐야에 특이소견 없었다(Fig. 2). 경부연조직 측면 방사선촬영에서 하인두에 방사선비투과성 병변이 보였고, 3~5번째 경추앞공간(prevertebral space)에서 연조직의 심한 비후와 함께, 직선 모양의 방사선비투과성 병변이 보였으며, 후두개의 비대는 없었다(Fig. 3). 당시 방사선비투과성 병변 중하인두의 병변은 윤상연골(cricoid cartilage)로 이해되었고, 척추앞공간의 병변에 대해서도 이물이 아닌 다른 종류의 석회화 병변으로 이해되었다. 응급실 진료 후 추정진단으로, 흡기 시 들리는 협착음에 대해 후두염, 크룹, 이물에 의한 상부기도폐쇄, 후두연화증(laryngomalacia) 가능성이, 환자의 과거력과 외부병원 추정진단을 근거로 무기폐, 폐렴, 모세기관지염 가능성이 각각 있다고 보고 입원 치료하기로 하였다. 호흡곤란에 대해서는 바이러스 감염에 의한 크룹에 준하여 에피네프린 분무 투여 및 덱사메 타손 근주 투여를 시행하였고, 동반된 세균성 폐렴의 가능성도 배제할 수 없어 경험적 항생제로 세포탁심을 투여하였다.
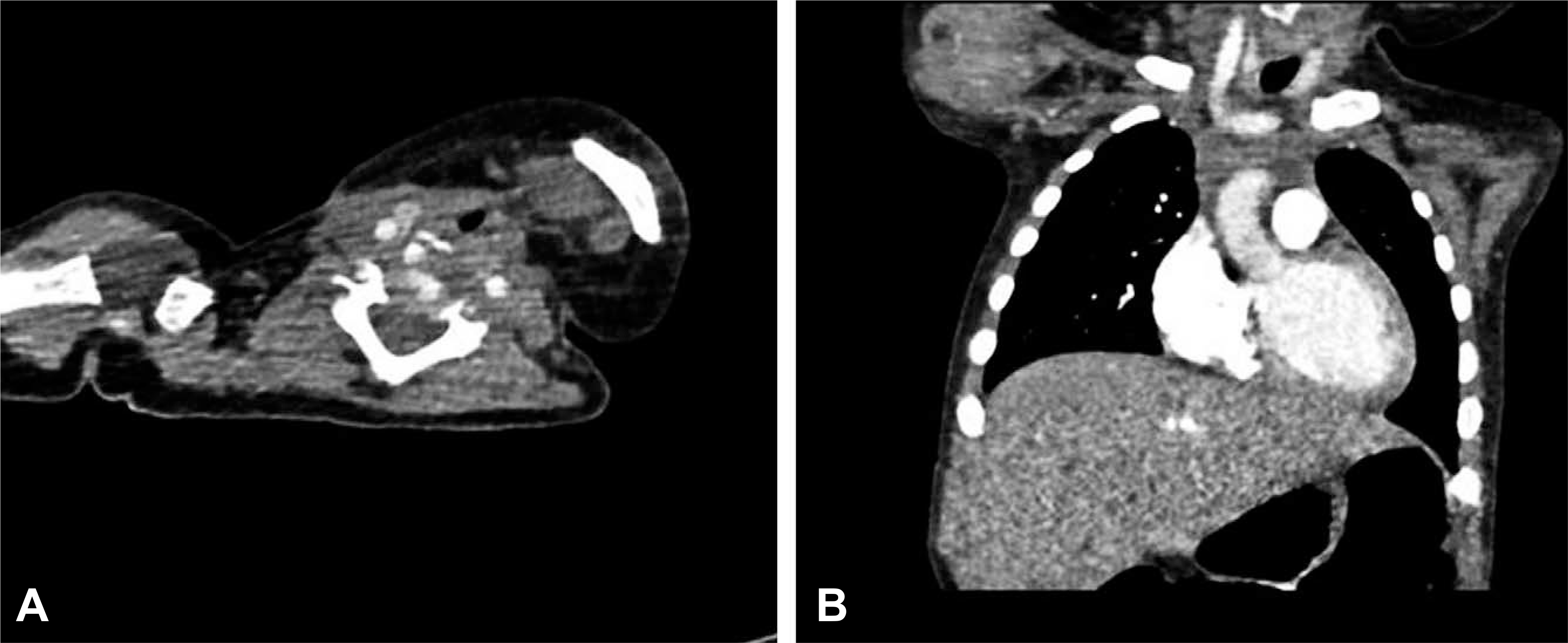
Chest computed tomography (CT) scan performed at the other hospital. (A) Axial images showed no remarkable abnormality. The highest level of axial images was at 5th cervical vertebra. (B) No abnormality was remarkable in both lung fields and the large airway.
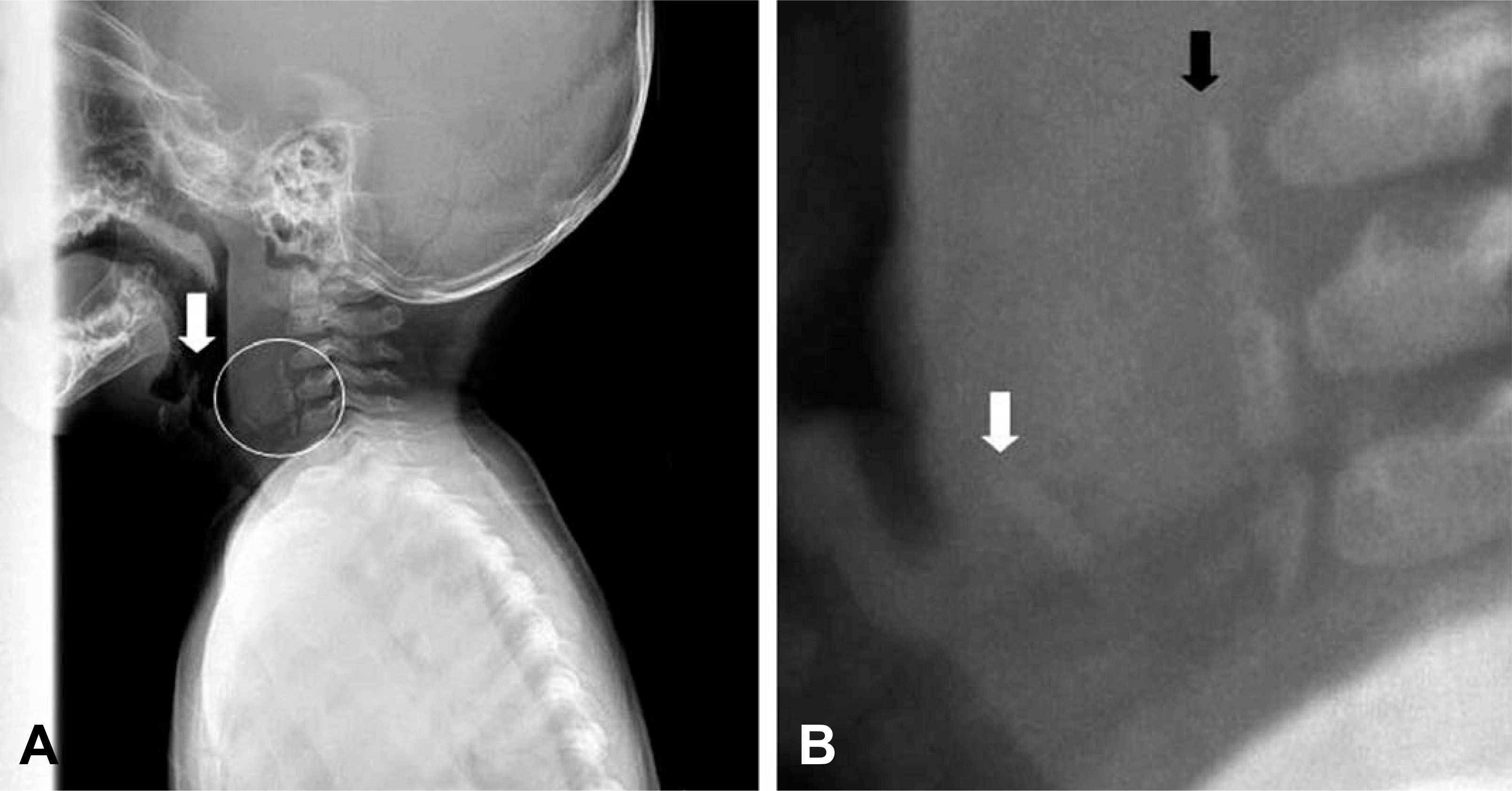
Initial lateral view of neck soft tissue x-ray. White arrows indicate normal epiglottis. (A) Circle indicates a radiopaque foreign bodies in the prevertebral space from 3rd to 5th level of vertebrae. (B) With magnified view, they could be easily recognizable.
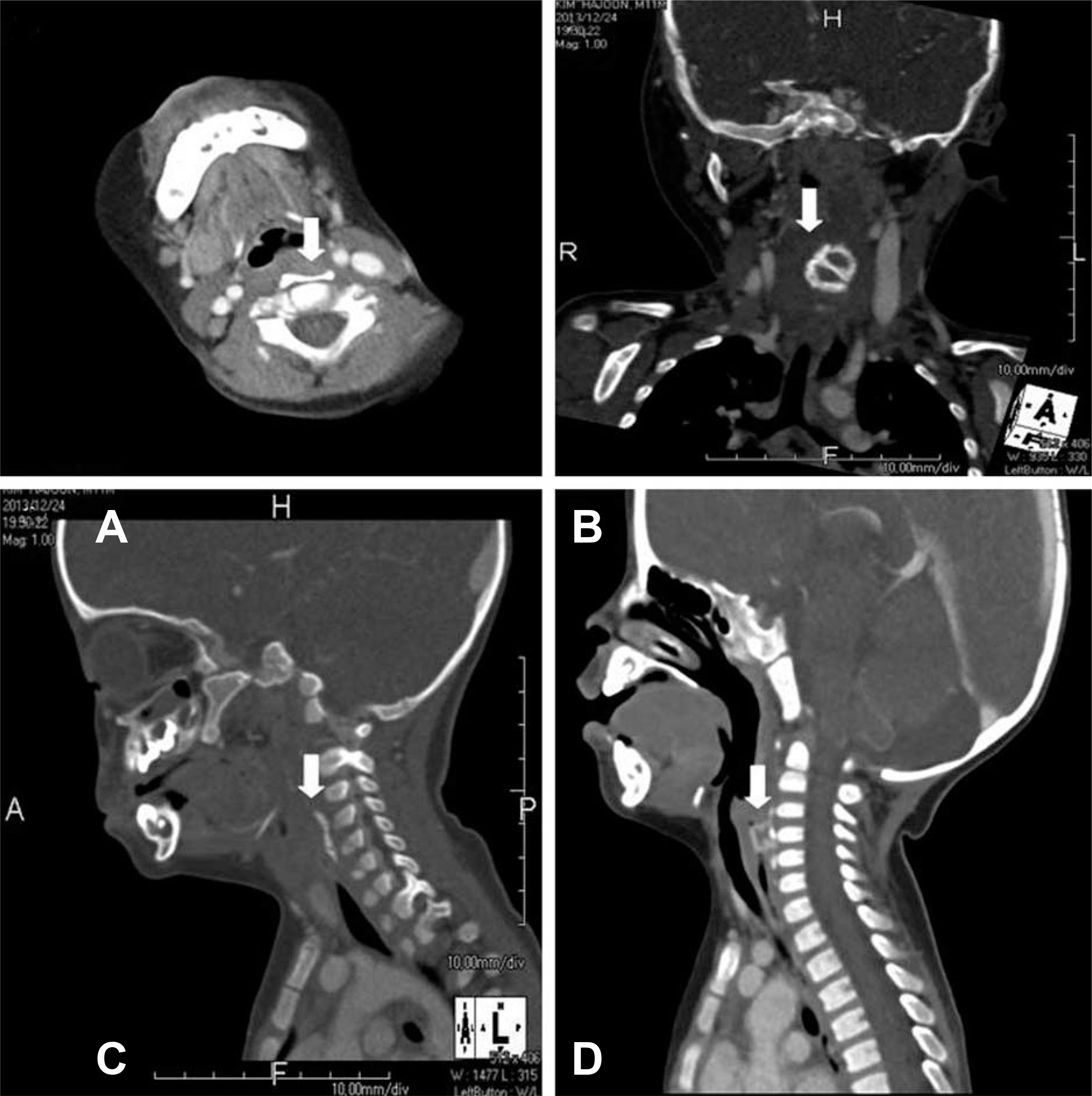
입원 기간 동안 의료진은 응급실에서 시작했던 치료를 지속하면서 흡기 시 협착음과 기침, 콧물은 비슷한 정도로 유지되었고, 산소 투여 없이도 측정법상 산소포화도 99%로 유지되었다. 체온은 지속적으로 해열제 투여하며 37~38°C로 유지되었다. 환아는 호흡곤란에 동반된 경미한 경구섭취부전이 있었으나, 무리 없이 식이 진행하면서 체중을 8.5 kg 정도로 유지하였다. 제 1병일에 시행한 이비인후과 검사에서 인두뒤공간(retropharyngeal space)의 종괴성 병변이 있어, 제 3병일에 경부 컴퓨터단층촬영을 시행하였다. 그 결과 하인두의 후방 벽에 이물이 파묻혀 있는 소견을 보였고, 농양을 시사하는 병변은 보이지 않았다(Fig. 4). 이에 제 5병일에 위내시경을 시행하여, 하인두에서 상부 식도로 이어지는 부위에서 근육에 쌓여있는 장난감 모양의 이물을 발견하였고, 이것이 인두 쪽으로 튀어나온 양상을 보였다. 내시경적 제거가 어려운 상황이었기 때문에, 제 6병일에 수술실에서 전신마취 후 경성기관지경술(rigid bronchoscopy)을 이용하여 장난감 플라스틱 블록으로 보이는 이물을 한 개 제거하였다. 이물제거 이후 11일간 경과 관찰하는 과정에서, 환아의 협착음 및 호흡곤란은 현저하게 호전되었으나, 경한 정도로 지속 되었다. 이물 제거 7일 후 시행한 경부연조직 측면 방사선촬영에서 하인두의 석회화 병변은 소실되었으나, 척추앞공간의 비후와 방사선비투과성 병변은 남아있었다. 하지만 이는 이물 제거 후 정상적으로 남아 있을 수 있는 조직의 부종과 상세불명의 석회화 병변으로 이해되었고(Fig. 5), 환아 상태가 양호해 외래에서 경과관찰 하기로 하고제 17병일에 퇴원했다.
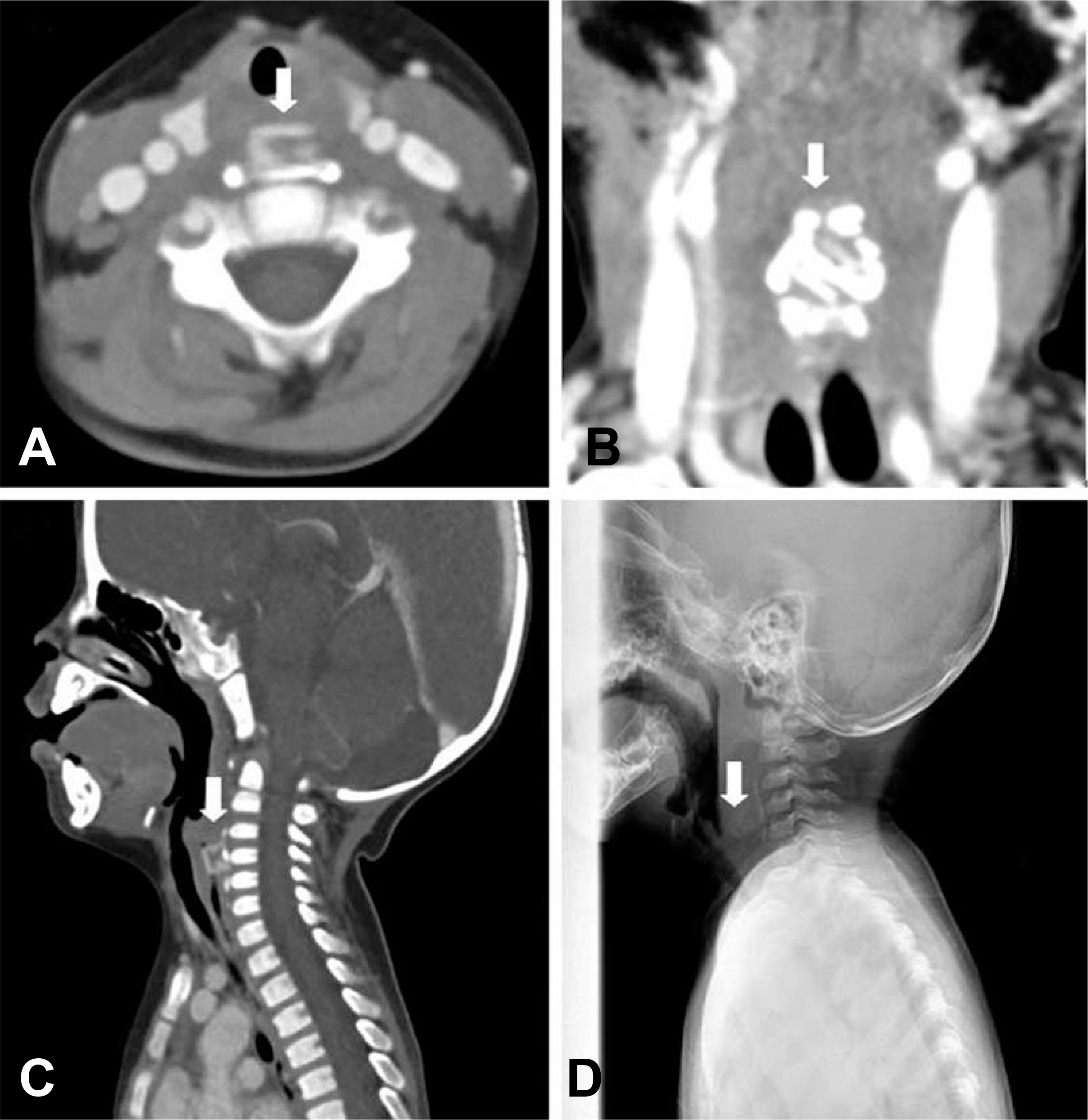
Neck computed tomography (CT) scan that was carried out at hospital day 3. (A-C) A radiopaque foreign body with associated calcification in the prevertebral soft tissue (C3-C5 level) was recognized from axial, coronal and sagittal view. The lesion was seemed to be embedded in posterior wall of the hypopharynx and no lesion suggesting retropharyngeal abscess was found. (D) It is also recognized from the lateral view of neck soft tissue x-ray. White arrows indicate the lesion.
Follow-up lateral view of neck soft tissue x-ray that was carried out at 7 days after foreign body removal. White arrow indicates the hypopharynx that shows clearance of the radiopaque lesion. Black arrow indicates the residual edema and the other radiopaque lesion in the prevertebral soft tissue (C3-C5 level). Unfortunately, the latter was not recognized as a residual foreign body.
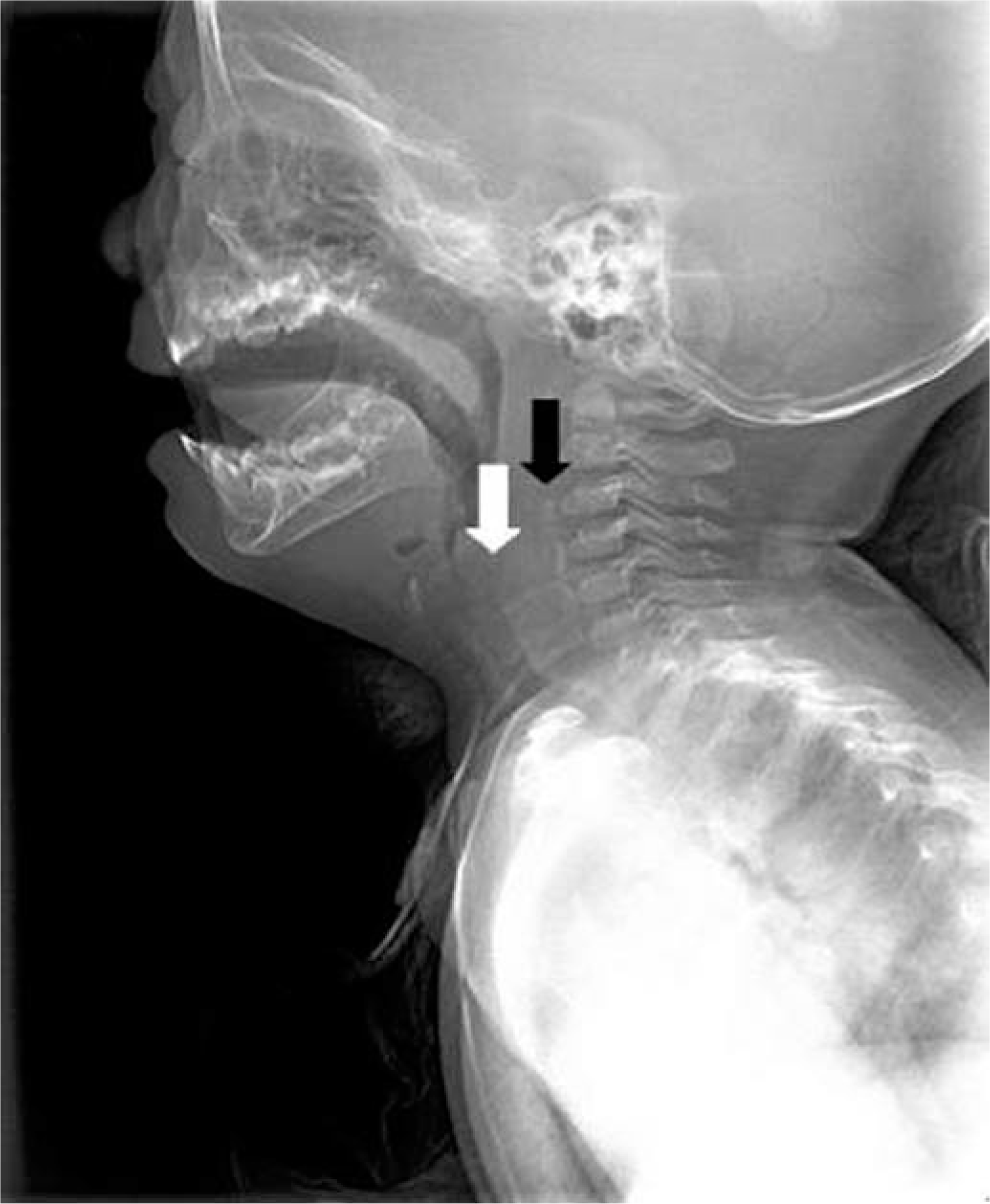
이후 환아의 협착음 및 호흡곤란은 지속되었고, 외래에서 퇴원 후 4일에 시행한 경부연조직 측면 방사선촬영에서 C3~C5 수준의 척추앞공간 연조직의 방사선비투과성 병변의 음영이 증가하였다(Fig. 6). 이에 잔류이물 가능성 있다고 보고, 퇴원 후 10일에 다시 경부 컴퓨터단층촬영을 시행하였다. 그 결과 C3~C5 수준의 척추앞공간 연조직의 방사선비투과성 병변을 재확인하였고, 의료진은 이를 잔류이물과 이에 동반된 석회화 소견이라고 판단하였다(Fig. 7). 이 때 외부병원에서 시행한 흉부 컴퓨터단층촬영을 다시 판독한 결과, 가장 위쪽 수준(C5)에서 방사선비투과성을 나타내는 이물 의심 병변이 발견되었다(Fig. 8). 이에 퇴원 후 12일에 위내시경을 다시 시행하였으나, 이물을 발견하지 못했고 이전에 이물이 있던 부위는 상처 없이 치유된 상태였다. 잔류이물에 대한 수술적 제거 필요성에대해 흉부외과에 의뢰하였으나, 이를 제거하기 위해 근치목수술(radical neck dissection)이 필요한 것에 비해 환자 상태가 안정적이어서, 일단 6개월간 경과관찰하기로 하였다. 이후에 경미한 협착음과 반복적인 상기도감염이 반복되는 상태로, 흉부외과 추적진료 후 수술 여부를 결정할 계획이다.
Follow-up lateral view of neck soft tissue x-ray that was carried out at 4 days after discharge. (A) White arrow indicates the hypopharynx that shows clearance of the radiopaque lesion. Black arrow indicates the residual lesion in the prevertebral soft tissue (C3-C5 level). (B) This lesion seemed to be more radiopaque than the last cut (Fig. 5) and it was recognized as a residual foreign body. With magnified view, they could be easily recognizable.
Follow-up neck computed tomography (CT) scan that was carried out at 10 days after discharge. (A-C) A radiopaque foreign body with associated calcification in the prevertebral soft tissue (C3-C5 level) was recognized from axial, coronal and sagittal view. (D) But shape of the foreign body was different from that in neck CT scan that was carried out during admission. It means that the radiopaque lesion was residual foreign body. White arrows indicate the lesion.
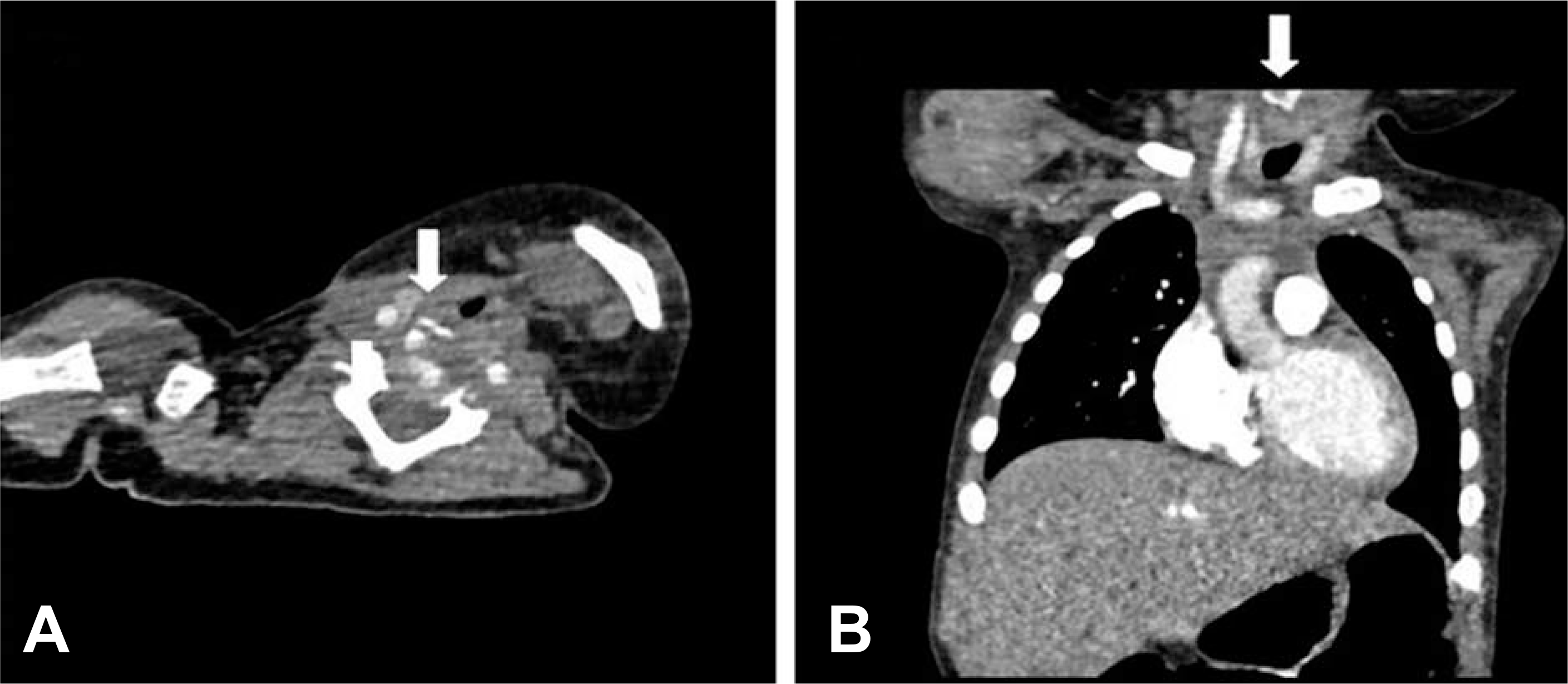
Chest computed tomography (CT) scan outside the hospital. A radiopaque foreign body (white arrow) was recognized retrospectively from Chest CT scan that was carried out at the other hospital. The formal report was “About 2×1.6 cm sized residual radiopaque foreign body in the prevertebral soft tissue at C3–5 level”. Please be sure that these images were entirely same with images of Fig. 1.
고 찰
소아에서는 식도이물에 의한 기도폐쇄가 가능하다[1]. 따라서 상부기도폐쇄의 임상증상을 보이는 환아에서 상부기도 내 이물이 발견되지 않았다고 하더라도, 경각심을 늦추어서는 안 된다. 소아전문소생술(Pediatric Advanced Life Support, PALS) 지침에 의하면, 이물에 의한 상부기도폐쇄의 경우 두 가지 치료 방안이 제시된다[9]. 첫째는 완전한 기도폐쇄의 경우로, 기침, 호흡, 또는 발성의 감소가 있는 경우가 이에 해당하며 즉각적인 기도에 대한 응급처치가 필요하다. 둘째는 불완전한 기도폐쇄의 경우로 위의 사항에 해당되지 않는 경우이며, 이 경우 어느 정도 시간 여유를 가지고 병변에 대한 검사와 기관지경술 또는 수술적 제거를 고려할 수 있다. 본 증례의 환아는 앞서 열거한 완전한 기도폐쇄의 증상 및 징후가 없었고 이후에도 뚜렷한 임상증상 악화가 없었기 때문에, 시간 여유를 가지고 컴퓨터단층촬영검사 및 그 결과에 따라 위내시경에 의한 이물 제거를 고려하였고, 결과적으로는 경성 기관지경술로 제거하였다. 그리고 잔류이물에 대해서는 수술적 제거를 고려하고 있는 상태이다. 영유아 연령의 식도 내 잔류이물에 의한 호흡곤란에 관한 많은 증례를 살펴보면, Sherrington 등[3]과 Haegen 등[6]은 수술적 제거를 시행하였고, Tauscher[7]와 Kim 등[8]은 내시경적 제거를 시행하였다.
본 증례에서 진단에 대한 일차적인 단서는, 임상증상을 제외한다면 경부연조직 측면 방사선촬영 소견이라고 할 수 있다. 이 검사는 소아 연령에서 급성 후두개염, 크룹, 이물에 대한 검사로 많이 시행되고 있지만, 이를 정확하게 판독하는 것은 쉽지 않다. 본 증례에서 이물을 수술적으로 제거한 이후에 시행한 경부연조직 측면 방사선촬영에서 방사선비투과성 병변이 지속적으로 보였는데도 조기에 잔류이물을 진단하지 못한 것에서 경각심을 가져야 한다(Fig. 3, 5, 6). 본 증례에서 하인두 병변을 석회화된 윤상연골(cricoid cartilage)로 오인할 수가 있지만, 윤상연골은 피열후 두개주름(aryepiglottic fold)의 직하방에 위치한다는 점과 윤상연골의 석회화는 20세 이후에 시작된다는 점을 고려하면 감별할 수 있다(Fig. 9)[10]. 또한 척추앞공간 연조직에서 보이는 선상의 방사선비투과성 병변은 전종인대골화증(ossification of the anterior longitudinal ligament, OALL)과 유사하게 보인다. 경부 방사선촬영에서 OALL의 경부 방사선촬영 소견은, 4~5번 경추 전방의 분절형 또는 연속형 석회화 병변이다[11]. 사진 만으로는 이물과 OALL을 명확하게 구별하긴 어렵기 때문에 단순히 검사의 판독에 의존하기 보다는 환자의 연령과 임상증상에서 단서를 얻어야 한다. 이물 흡인을 의심하게 하는 환자의 병력과 OALL이 고령에서 발생하는 퇴행성 질환임을 고려한다면), 감별진단이 어렵지 않을 것이다[11].
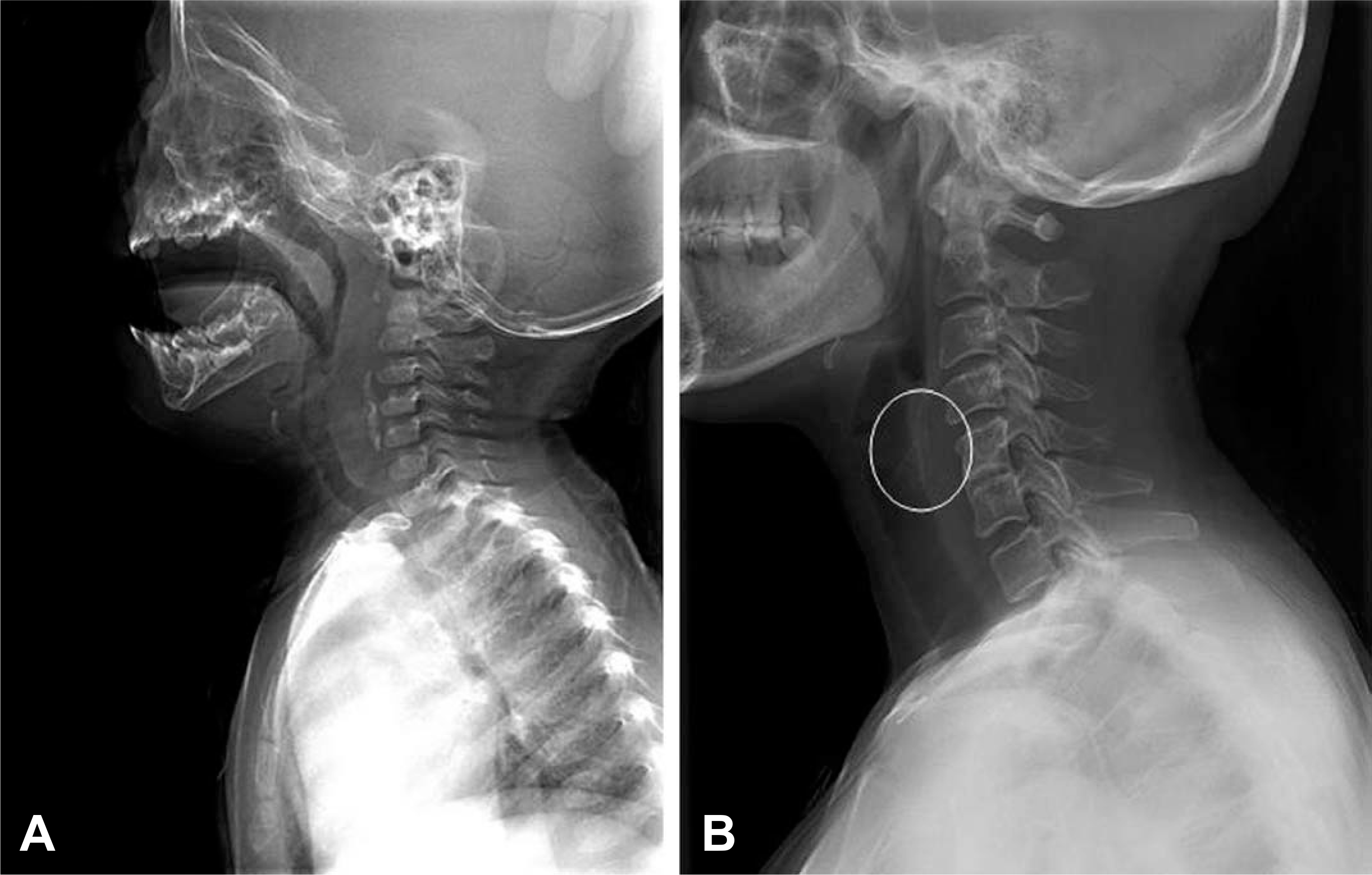
A difference of radiologic anatomy of the larynx between children and adults. Lateral view of neck soft tissue x-ray of this patient (A) and 43 year-old female patient (B). Partially calcified cricoid cartilage (white circle) is recognizable from B, but not from A.
대략적인 이물의 위치에 따른 적절한 검사를 시행하는 것이 중요하다. 이 환아의 경우에는 상부기도폐쇄의 임상증상을 보였음에도 불구하고, 초기에 기관지내시경이 아닌 경부 컴퓨터단층촬영과 위내시경을 시행하였다. 그 이유는, 경부연조직 방사선촬영 결과 C3~C5 수준의 하인두와 척추앞공간 연조직에서 방사선비투과성 이물을 확인하였기 때문이다. 소아의 식도에서 이물이 걸리는 가장 흔한 위치는 윤상인두근(cricopharyngeus muscle, C6)인데, 본 증례의 병변은 이 위치에 근접한다(Fig. 3)[2]. 따라서 주증상이 호흡곤란과 협착음이라고 하더라도, 이물의 위치가 상부 식도와 그 후방의 척추앞공간 연조직임을 알 수 있다. 위험하지 않은 이물이라고 하더라도 식도에 24시간 이상 머물 경우는 응급 내시경의 적응에 해당하고[4], 이물의심 병변이 방사선비투과성을 보인다는 점과 척추앞공간 연조직에 위치한다는 점을 고려한다면 컴퓨터단층촬영이 좋은 검사가 될 수 있다[4]. 물론 이에 따른 방사선과 조영제에 대한 노출에 의한 위험을 고려해야 할 것이다. 컴퓨터단층촬영을 한다면, 어떤 부위를 찍어야 하는가 하는 것도 경험이 적은 의사에게 고민되는 부분이다. 검사의 프로토콜은 각 병원마다 다양하지만, 본원의 경우 흉부 컴퓨터단층촬영은“폐야(lung field)”라고 되어 있고 실질적으로 C5 수준 이하가 포함되며, 이는 본 증례의 외부병원 검사도 같은 범위를 포함하고 있었다. 병변이 위치할 가능성이 높은 부위, 즉 C3~C5 수준을 충분히 평가하지 못함으로써, 외부병원 흉부 컴퓨터단층촬영에서 이물을 시사하는 병변이 포함되었음에도 불구하고 이를 후향적으로 발견하는 데에 그치고 말았다(Fig. 1, 8). 본원의 경부 컴퓨터단층촬영 범위는 “외이도(external auditory canal)에서 흉곽입구(thoracic inlet)”로, 이는 머리뼈바닥(skull base)에서 1번 흉추 수준을 의미한다. 본 증례에서 경추 3번~5번 수준의 병변이 X선촬영에서 확인되었기 때문에, 이에 대해 추가로 컴퓨터단층촬영을 한다면 경부에 대한 검사를 시행하는 것이 타당하다.
식도 내 잔류이물은 지속적인 호흡곤란과 협착음, 삼킴곤란을 유발할 수 있지만, 임상 현장에서는 간과되기 쉽다. 따라서, 다음과 같은 점을 주의해야 한다. 첫째, 식도내 이물이 상부기도폐쇄를 유발할 수 있다는 점을 이해하고, 이에 대한 적절한 응급처치가 필요하다. 둘째, 경부연조직 측면 X선촬영에서 방사선비투과성 병변의 위치를 파악할 수 있어야 한다. 셋째, 병변의 위치에 따른 적절한 검사 선택이 필요하다.
