 |
 |
AbstractPurposeWe aimed to identify the factors associated with the repeated febrile seizures (RFS), defined as recurrent seizures during the same febrile illness.
MethodsWe reviewed the medical records of children with febrile seizure who visited 4 academic emergency departments from October 2016 through September 2018. Differences were identified in variables regarding clinical and laboratory characteristics between the children with and without RFS. The RFS was the primary outcome. Logistic regression was conducted to identify factors associated with the occurrence of RFS.
ResultsAmong 1,551 children, 922 were included in the study, of whom, 198 (21.5%) underwent RFS. Of the children with RFS, 188 (94.9%) underwent the recurrences within the initial 24 hours. Logistic regression showed focal seizure (adjusted odds ratio, 6.67; 95% confidence interval, 2.37-18.82), venous pH < 7.31 (5.89; 3.13-11.08), and postictal drowsiness > 30 minutes (1.90; 1.30-2.78) as the factors for RFS.
서론동일 이환기간 내 열발작 반복(반복 열발작)은 대부분 첫 발작 24시간 이내에 발생한다[1-3]. 24시간 내 반복은 뇌병소 동반 및 뇌전증 진행을 시사하는 복합 열발작의 특징 중 하나이다. 또한, 반복 열발작의 예후는 대체로 양호하지만, 급성기에 부모를 불안하게 하고 의사와 보호자의 치료적 소통관계에 악영향을 줄 수 있다[4]. 반복 열발작을 예측함으로써, 고위험군 환자에게 집중적으로 대처할 수 있을 것이다. 그러나, 지금까지 열발작 재발의 위험인자를 분석한 연구는 후속 열 질환에 동반한 발작, 무열발작(afebrile seizure), 뇌전증, 신경학적 이상 발생 등 중∙장기 예후에 중점을 두었다[5-9]. 동일 이환기간 내 반복은 상대적으로 드물게 보고됐고, 연구대상자 수도 적으며, 관련 위험인자를 분석한 연구는 부족한 실정이다[1,3].
본 연구는 다기관 자료를 이용한 응급실을 방문한 열발작 환자의 임상적 특성 분석을 통해 반복 열발작 발생의 위험인자를 분석하고자 시행했다.
대상과 방법1. 연구 설계본 연구는 다기관 후향적 의무기록 연구이다. 한국 수도권에 있는 4개의 대학병원이 참여했다(병원 A-D; Appendix 1). 각 병원은 응급의학과 및 소아청소년과 수련 기관으로, 소아응급진료가 24시간 가능했다. 연구기간에 응급실을 방문한 환자 수는 연평균 12,138명이었다. 방문 당시 응급의학과 또는 소아청소년과 의사가 진료하고, 후자가 열발작 환자의 후속 진료를 전담했다. 열발작의 응급처치는 각 병원 프로토콜에 따라 시행했다. 본 연구는 연구 전에 각 병원의 임상연구심사위원회로부터 승인을 받고 시행했고, 후향적 의무기록 연구이므로 동의서는 면제됐다(IRB no. XC20RIDI0101).
2. 연구대상2016년 10월부터 2018년 9월까지 4개 병원 응급실을 방문한 6-60개월 열발작 환자를 대상으로 했다. 열발작은 응급실 방문 전 또는 체류 중 열(≥ 38도)을 동반하여 발생한 발작으로 정의했다. 따라서, 의료진이 발작을 목격하지 않았더라도 상기 정의에 해당하면 연구대상자로 포함했다. 제외기준은 무열발작, 관련 과거력(발작 질환, 발달지연, 유전질환, 뇌질환), 동일 이환기간 내 열발작으로 재방문, 뇌전증 또는 뇌전증 지속상태, 비(非)발작 질환, 중추신경계 감염, 대사질환, 기타 뇌병소(예: 뇌종양 및 뇌출혈) 환자였다.
3. 연구 방법응급실을 방문한 6-60개월 환자 중, 주증상이 “발작(seizure)”, “경련(convulsion)”, “열발작”, “발작 후 상태”에 해당하거나, 퇴원진단이 “전신발작”, “부분발작”, “경련발작” 등 발작 관련 진단코드에 해당하는 환자를 추출했다. 추출한 환자 중에서 상기 포함 및 제외 기준을 고려하여 연구대상자를 선정했고, 연구 목적을 모르는 훈련된 연구자 1명이 표준화 서식을 이용하여 의무기록에서 다음과 같은 환자의 임상적 특성을 수집했다[5,10-14]. 의무기록 내용이 불분명한 경우만 다른 연구자 2인과 상의하여 결정했다.
나이(월), 성별, 과거력, 가족력, 방문 당시 체온 40.0도 미만[5], 열 발생 1시간 미만[5], 1차 발작의 양상 및 동반 증상, 2차 발작 발생 전 최고 체온 40.0도 이상, 2차 발작 발생 시점, 응급실에서 시행한 첫 혈액검사에서 백혈구 수 < 6.0×109/L 또는 > 15.5×109/L[10], 적혈구침강속도 > 10.0 mm/h[11], C-반응단백질 > 10.0 mg/L[12], 말초 정맥혈 pH < 7.31[13], 탄산수소염 < 22.0 mmol/L[14], 동일 이환기간에 시행한 뇌파도, 뇌영상, 뇌척수액 검사 결과 등을 조사했다.
열발작, 무열발작, 발달지연, 유전질환, 뇌질환 등 과거력과 직계가족의 발작 가족력을 조사했다. 전신 및 국소 발작 여부, 발작 지속시간 및 발작 후 기면 상태(postictal drowsiness)는 의료진이 관찰하거나 보호자 또는 목격자 진술에 근거한 의무기록 내용을 그대로 반영했다. 발작 후 기면 상태 지속은 발작 종료 30분 이후에 깨우면 의식이 있지만 계속 자려고 하는 경우로 정의했다[15].
일차 결과변수는 반복 열발작으로, 이는 의무기록에서 응급실 방문 후 3일 이상 추적관찰 여부를 확인 가능한 환자로 제한했다. 반복 여부에 따른 임상적 특징 및 반복의 독립적 위험인자를 분석했다.
4. 통계 분석수집된 자료를 이용하여 반복군과 비(非)반복군으로 나누어 분석했다. 각 변수는 빈도 및 백분율로 표현했고, 카이제곱검정 또는 Fisher의 정확검정을 이용하여 분석했다. 반복 열발작의 독립적 위험인자를 분석하기 위해 다변수 로지스틱 회귀분석을 이용했다. 먼저 단변수 분석을 이용하여 독립변수 간 층화분석을 시행했고, 교차비의 균질성(homogeneity)으로 효과변경인자(effect modifier) 유무를 확인했다. 단변수 분석에서 P < 0.1인 변수를 회귀분석에 포함했다. 회귀분석 결과는 교차비 및 95% 신뢰구간으로 제시했고, P < 0.05를 통계적 유의성으로 정의했다. 통계는 IBM SPSS ver. 20.0 (IBM Corp., Armonk, NY)을 이용했다.
결과1. 일반적 특성연구기간에 상기 4개 병원 응급실을 방문한 6-60개월 환자에서 의무기록과 진단코드로 검색된 1,551명 중 922명을 연구에 등록했다(Fig. 1). 연구대상자 922명 중 198명(21.5%)이 반복 열발작을 경험했다(반복군; Table 1). 반복군 환자 나이의 중앙값은 20개월로 남자 비율이 64.6%였고, 두 변수 모두 비반복군과 유의한 차이가 없었다. 반복 열발작 빈도는 병원별로 약 22.7%-28.3%였고(Appendix 1), 반복 발생한 198명 중 188명(94.9%)에서 첫 24시간 내 2차 발작이 발생했다(Fig. 2).
2. 단변수와 다변수 분석 결과단변수 분석에서 열발작 과거력, 발작 가족력, 국소 발작, 발작 후 기면 상태 지속, 2차 발작 전 최고 체온 40.0도 이상의 빈도가 반복군에서 더 높았다(Table 1). 혈액검사 결과에서 적혈구침강속도 > 10.0 mm/hr, C-반응단백질 > 10.0 mg/L, 말초 정맥혈 pH < 7.31은 반복군에서 더 흔했다(Table 2). 로지스틱 회귀분석에서 국소 발작(보정 교차비, 6.67; 95% 신뢰구간, 2.37-18.82), 말초 정맥혈 pH < 7.31(5.89; 3.13-11.08), 발작 후 기면 상태 지속(1.90; 1.30-2.78)이 반복 열발작과 독립적 연관을 보였다(Table 3).
고찰본 연구는 4개 병원 응급실을 방문한 열발작 환자에서 국소 발작, 발작 후 산증, 30분을 초과하는 발작 후 기면 상태가 반복 열발작 발생과 유의하게 연관됨을 보여준다. 의료진 및 보호자는 열발작 직후 이러한 위험인자를 가진 환자를 대상으로 더욱 면밀한 관찰과 응급처치가 가능하리라 생각한다.
본 연구에서 약 95%의 연구대상자가 첫 발작 24시간 이내에 2차 발작을 경험했다. 이는 열발작의 임상양상 또는 반복 발생 위험인자를 보고한 일부 연구 결과와 유사하다[1-3,16]. 반복 열발작 빈도(21.5%)가 13.2%-17.5%의 빈도를 보인 다른 연구보다 다소 높은 까닭은[1-3,16], 본 연구가 4개 대학병원의 중증 환자를 다수 포함한 것에 기인한 것으로 추정한다. 또한, 추적관찰이 되지 못한 191명도 상기 차이에 영향을 미쳤을 수 있는데, 이들은 재방문하지 않았으므로 반복 열발작이 발생하지 않은 비교적 경증의 환자였을 것으로 추정한다.
본 연구에서 국소 발작 및 발작 후 기면 상태 지속이 반복 열발작의 위험인자로 나타난 것은 이전 연구 결과와 다른 면이 있다[2,3]. 열발작 환자 228명을 관찰한 연구에 따르면, 비(非)전신 발작 양상 및 15분 이상 지속하는 발작이 반복 열발작의 위험인자였다[2]. 열발작 환자 347명을 관찰한 연구에서는 발작 당시 체온이 39도 미만이거나 혈청 나트륨 농도가 135 mEq/L 이하인 경우가 반복 열발작과 연관을 보였다[3]. 이외에 여러 연구에서 방문 당시 낮은 체온 및 나트륨 농도, 열의 원인에 따라 반복 열발작의 분포 또는 해열제나 항뇌전증제의 중재 효과를 보고했으나, 이는 단순 비교 또는 중재연구로 반복 열발작의 위험인자를 직접 다루진 못했다[16-20]. 따라서, 반복 열발작의 위험인자 연구는 아직 부족하고 결과도 일치하지 않으므로, 추가 연구가 필요하다.
단순 열발작 환자는 발작 후 혼돈이 몇 분간 지속하다가 의식을 회복하므로[21], 혼돈 상태가 오래 지속하면 발작 지속 여부, 중추신경계 감염, 구조적 뇌병소 여부를 감별해야 한다. 그러나, 본 연구에서 발작 후 기면 상태가 지속한(≥ 30분) 환자는 대개 의사소통이 가능했으므로, 상기 감별 진단 가능성은 작다. 단순 열발작으로 보기 어려운 환자가 뇌영상, 뇌척수액 검사 또는 관찰을 받았다는 점도 이러한 작은 가능성을 뒷받침한다. 다만, 발작 후 기면 상태와 반복 열발작 연관을 특정 기전으로 설명하긴 어렵다.
본 연구에서 발작 후 산증이 반복 열발작의 위험인자로 나타났다. 발작 시 근육 내 저산소증이 산증을 유발할 수 있으나, 이는 발작 후 1시간 이내에 자연 호전된다[22,23]. 14세 이상 무열발작 환자 대상 연구에서 산증(정맥혈 pH < 7.25)이 발작 재발의 위험인자로 보고됐다[24]. 해당 저자는 심한 산증이 오래 지속한 첫 발작 또는 병원 도착 전 반복한 발작에 기인하고, 이때 증가한 뇌전증 활성도가 낮은 발작 역치를 동반하여 재발과 연관된 것으로 추정했다[24]. 발작 후 젖산 농도와 전신 발작 지속시간[25], 중증 성인 질환에서 지속적 젖산 농도 상승과 불량한 예후가 각각 연관된다[26]. 이런 점을 고려하면, 본 연구에서 산증과 반복 열발작 연관의 근거를 보여주진 못했지만, 심한 산증이 오래 지속한 첫 발작(국소 발작 또는 보호자가 인지하지 못한)에서 발생하는 저산소증 및 격렬한 근육 수축에 기인했을 수 있다. 따라서, 심한 산증은 열발작 지속시간 및 중증도와 연관되고, 발작 활성도 증가를 동반한 반복 열발작의 위험인자일 가능성이 있다.
본 연구에는 몇 가지 제한점이 있다. 첫째, 본 연구는 대학병원 응급실을 방문한 환자를 대상으로 했으므로, 중증 환자 빈도에 따른 선택바이어스가 결과에 영향을 미쳤을 수 있다. 추적관찰이 되지 않아 제외한 191명이 바이어스로 작용했을 수도 있다. 둘째, 결측값이 결과에 영향을 미쳤을 수 있다. 예를 들어, 반복군 중 16명, 비반복군 중 51명에서 정맥혈 기체분석 결과를 확인할 수 없었다. 상기 제한점을 보완하려면, 향후 미리 계획된 프로토콜과 정기적 추적관찰을 포함한 전향적 연구가 필요하다.
요약하면, 응급실을 방문한 열발작 환자의 21.5%에서 동일 이환기간에 반복 열발작을 경험했고, 이 반복은 대부분 첫 발작 24시간 이내에 발생했다. 복합 열발작의 특징인 국소 발작 외에도, 발작 후 기면 상태 지속 및 산증이 반복 열발작과 연관됐다. 따라서, 의료진 및 보호자는 열발작 후 말초 정맥혈 pH 및 기면 상태 지속시간을 확인하여 첫 24시간 이내 반복 열발작에 면밀하게 대처해야 한다.
Fig. 2.Time intervals between the first and second FSs according to the children’s age. FS: febrile seizure. 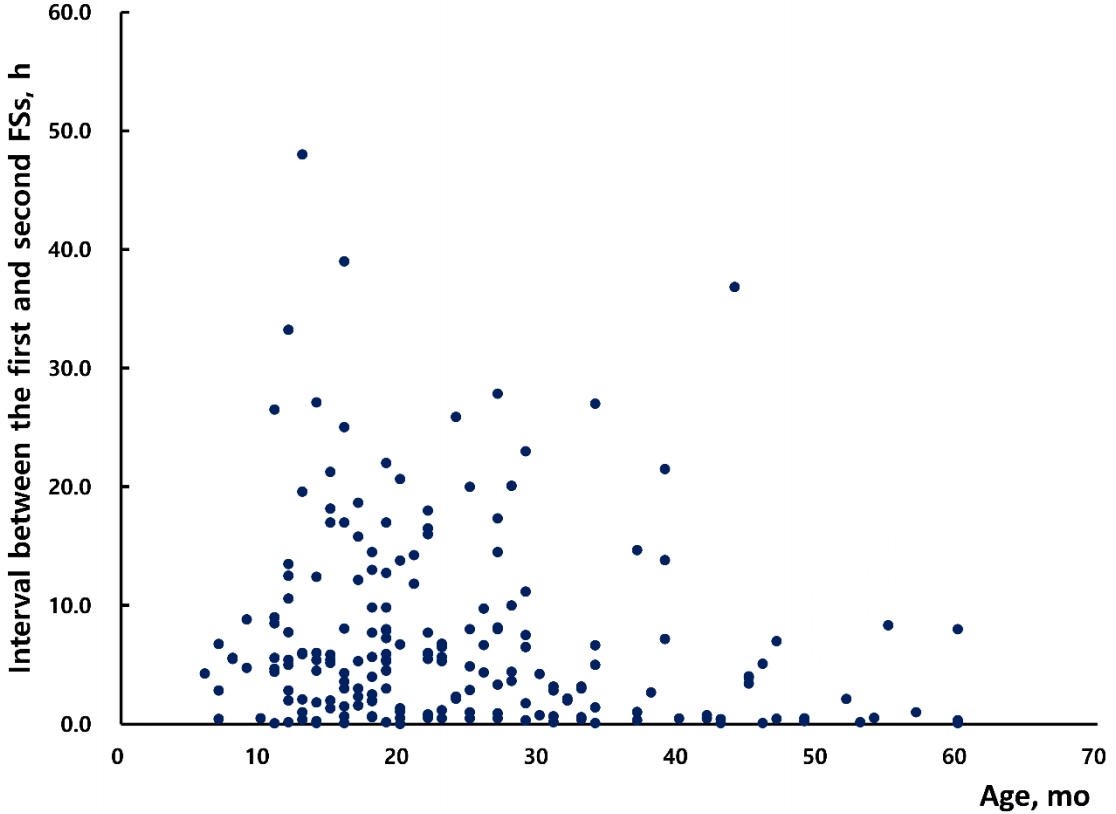
Table 1.Clinical features of the study children (n = 922)
Table 2.Laboratory features*
Table 3.Multivariable logistic regression analysis*
References1. Green AL, MacFaul R. Duration of admission for febrile convulsions? Arch Dis Child 1985;60:1182–4.
2. Jeong JH, Lee JH, Kim K, Jo YH, Rhee JE, Kwak YH, et al. Rate of and risk factors for early recurrence in patients with febrile seizures. Pediatr Emerg Care 2014;30:540–5.
3. Park JK, Cha JK, Min KS, Kim JW, Kim KN, Ryoo KY. A clinical study of 347 children with febrile convulsion and risk factors of repeated convulsion. Hum Sci 1993;17:371–9. Korean.
4. Huang MC, Liu CC, Huang CC, Thomas K. Parental responses to first and recurrent febrile convulsions. Acta Neurol Scand 2002;105:293–9.
5. Berg AT, Shinnar S, Darefsky AS, Holford TR, Shapiro ED, Salomon ME, et al. Predictors of recurrent febrile seizures. A prospective cohort study. Arch Pediatr Adolesc Med 1997;151:371–8.
6. Verity CM, Greenwood R, Golding J. Long-term intellectual and behavioral outcomes of children with febrile convulsions. N Engl J Med 1998;338:1723–8.
7. Annegers JF, Hauser WA, Shirts SB, Kurland LT. Factors prognostic of unprovoked seizures after febrile convulsions. N Engl J Med 1987;316:493–8.
8. Verity CM, Golding J. Risk of epilepsy after febrile convulsions: a national cohort study. BMJ 1991;303:1373–6.
9. Pavlidou E, Panteliadis C. Prognostic factors for subsequent epilepsy in children with febrile seizures. Epilepsia 2013;54:2101–7.
10. Goldstein B, Giroir B, Randolph A, International Consensus Conference on Pediatric Sepsis. International pediatric sepsis consensus conference: definitions for sepsis and organ dysfunction in pediatrics. Pediatr Crit Care Med 2005;6:2–8.
11. Al-Marri MR, Kirkpatrick MB. Erythrocyte sedimentation rate in childhood tuberculosis: is it still worthwhile? Int J Tuberc Lung Dis 2000;4:237–9.
12. Lin L, Xia X, Liu W, Wang Y, Hua Z. Clinical characteristics of neonatal fulminant necrotizing enterocolitis in a tertiary Children’s hospital in the last 10 years. PLoS One 2019;14:e0224880.
13. Singh V, Khatana S, Gupta P. Blood gas analysis for bedside diagnosis. Natl J Maxillofac Surg 2013;4:136–41.
14. Stanley FL. Reference intervals for laboratory tests and procedures. Kliegman RM, St Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, editors. Nelson textbook of pediatrics 21st ed. Philadelphia (PA): Elsevier: 2020. p. 5–14.
15. Allen JE, Ferrie CD, Livingston JH, Feltbower RG. Recovery of consciousness after epileptic seizures in children. Arch Dis Child 2007;92:39–42.
16. El-Radhi AS. Lower degree of fever at the initial febrile convulsion is associated with increased risk of subsequent convulsions. Eur J Paediatr Neurol 1998;2:91–6.
17. Hugen CA, Oudesluys-Murphy AM, Hop WC. Serum sodium levels and probability of recurrent febrile convulsions. Eur J Pediatr 1995;154:403–5.
18. Schnaiderman D, Lahat E, Sheefer T, Aladjem M. Antipyretic effectiveness of acetaminophen in febrile seizures: ongoing prophylaxis versus sporadic usage. Eur J Pediatr 1993;152:747–9.
19. Hirabayashi Y, Okumura A, Kondo T, Magota M, Kawabe S, Kando N, et al. Efficacy of a diazepam suppository at preventing febrile seizure recurrence during a single febrile illness. Brain Dev 2009;31:414–8.
20. Hara K, Tanabe T, Aomatsu T, Inoue N, Tamaki H, Okamoto N, et al. Febrile seizures associated with influenza A. Brain Dev 2007;29:30–8.
21. Mikati MA, Tchapyjnikov D. Seizures in childhood. Kliegman RM, St Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, editors. Nelson textbook of pediatrics 21st ed. Philadelphia (PA): Elsevier: 2020. p. 3086–121.
22. Lipka K, Bülow HH. Lactic acidosis following convulsions. Acta Anaesthesiol Scand 2003;47:616–8.
23. Orringer CE, Eustace JC, Wunsch CD, Gardner LB. Natural history of lactic acidosis after grand-mal seizures. A model for the study of an anion-gap acidosis not associated with hyperkalemia. N Engl J Med 1977;297:796–9.
24. Kılıc TY, Yesilaras M, Atilla OD, Sever M, Aksay E. Can venous blood gas analysis be used for predicting seizure recurrence in emergency department? World J Emerg Med 2014;5:187–91.
AppendicesAppendix 1.The Laboratory-score (modified) |
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 |
 |