м„ң лЎ
кё°кҙҖм Ҳк°ңмҲ мқҳ м№ҳлӘ…м Ғмқё н•©лі‘мҰқм—җлҠ” нҠңлёҢмқҳ нҸҗмҮ„ л°Ҹ л№ м§җ мҷём—җлҸ„ м¶ңнҳҲмқҙ мһҲлӢӨ. м¶ңнҳҲмқҖ 3.0%-5.7%м—җм„ң л°ңмғқн•ҳл©°, мқҙ мӨ‘ лҢҖл¶Җ분мқҖ кёүм„ұкё°м—җ л°ңмғқн•ҳлҠ” кІҪлҜён•ң м¶ңнҳҲмқҙлӢӨ[1,2]. н•ҳм§Җл§Ң, кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁ(tracheoinnominate artery fistula)лҠ” мӢңмҲ 48мӢңк°„ мқҙнӣ„м—җ лҢҖлҹү м¶ңнҳҲмқ„ мң л°ңн• мҲҳ мһҲлӢӨ. мқҙ м§ҲнҷҳмқҖ кё°кҙҖм Ҳк°ңмҲ мқ„ мӢңн–үн•ң нҷҳмһҗ мӨ‘ 0.6%-0.7%м—җм„ң л°ңмғқн•ҳм§Җл§Ң м№ҳлЈҢл°ӣм§Җ лӘ»н• кІҪмҡ° мӮ¬л§қлҘ мқҙ 100%мқҙлҜҖлЎң, мқҙм—җ лҢҖн•ң мӢ мҶҚн•ң мқ‘кёүмІҳм№ҳмҷҖ к°җ별진лӢЁмқҙ мӨ‘мҡ”н•ҳлӢӨ[3]. көӯлӮҙм—җм„ң мҶҢм•„ нҷҳмһҗмқҳ кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁ мҰқлЎҖлҠ” м•„м§Ғ ліҙкі лҗҳм§Җ м•Ҡм•ҳлӢӨ. ліё м ҖмһҗлҠ” кё°кҙҖм Ҳк°ңмҲ мӢңн–ү нӣ„ л°ңмғқн•ң м¶ңнҳҲмқ„ мЈј мҰқмғҒмңјлЎң лӮҙмӣҗн•ҳм—¬ кё°кҙҖм Ҳк°ңнҠңлёҢ м»Өн”„мқҳ кіјлӢӨнҢҪм°Ҫмқ„ нҶөн•ң мқ‘кёүмІҳм№ҳ нӣ„, кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁлЎң 진лӢЁлҗң 13м„ё лӮЁмһҗнҷҳмһҗмқҳ мҰқлЎҖлҘј ліҙкі н•ҳкі мһҗ н•ңлӢӨ.
мҰқ лЎҖ
13м„ё лӮЁмһҗ нҷҳмһҗк°Җ лӮҙмӣҗ лӢ№мқј кё°м№Ёмқ„ н•ҳлӢӨк°Җ кё°кҙҖм Ҳк°ңнҠңлёҢк°Җ л№ м§Җл©ҙм„ң м¶ңнҳҲмқҙ л°ңмғқн•ҳм—¬ ліёмӣҗ мқ‘кёүмӢӨм—җ л°©л¬ён•ҳмҳҖлӢӨ. л°©л¬ё м§Ғм „, нҷҳмһҗмқҳ м–ҙлЁёлӢҲк°Җ мҠӨмҠӨлЎң м•Ҫ 500 mLмқҳ нҳҲм•Ўмқ„ нқЎмқён•ҳкі кё°кҙҖм Ҳк°ңнҠңлёҢлҘј лӢӨмӢң мӮҪмһ…н•ҳмҳҖм§Җл§Ң, мқ‘кёүмӢӨ лҸ„м°© лӢ№мӢңм—җлҸ„ л°•лҸҷм„ұ м¶ңнҳҲмқҙ к°„н—җм ҒмңјлЎң л°ҳліөлҗҳкі мһҲм—ҲлӢӨ. нҷҳмһҗлҠ” 8м„ём—җ л Ҳл…№мҠӨ-к°ҖмҠӨнҶ мҰқнӣ„кө°(Lennox-Gastaut syndrome) л°Ҹ лҮҢм„ұл§Ҳ비лЎң мқён•ҙ л°ҳліөлҗҳлҠ” нҸҗл ҙмңјлЎң кё°кҙҖм Ҳк°ңмҲ мқ„ мӢңн–үн•ң мқҙнӣ„ кё°кҙҖм Ҳк°ңнҠңлёҢлҘј мң м§Җн•ҳкі мһҲм—Ҳмңјл©°, лӮҙмӣҗ 10мқј м „м—җ ліёмӣҗ мқҙ비мқёнӣ„кіј мҷёлһҳм—җм„ң кё°кҙҖм Ҳк°ңнҠңлёҢлҘј көҗмІҙн•ң мқҙнӣ„ л°ңм—ҙ, мғҒкё°лҸ„к°җм—ј, мҷёмғҒ м—Ҷмқҙ нҸүмҶҢмҷҖ лҸҷмқјн•ң мғҒнғңлЎң м§ҖлӮҙкі мһҲм—ҲлӢӨ.
мқ‘кёүмӢӨ лҸ„м°© лӢ№мӢң нҷңл Ҙ징нӣ„лҠ” нҳҲм•• 105/72 mmHg, нҳёнқЎмҲҳ 32нҡҢ/분, мӢ¬мһҘл°•лҸҷмҲҳ 98нҡҢ/분, мІҙмҳЁ 36.6В°C, лҸҷл§Ҙ нҳҲмӮ°мҶҢнҸ¬нҷ”лҸ„ 100%мҳҖкі , мқҳмӢқмқҖ лӘ…лЈҢн•ҳм§Җл§Ң л¶Ҳм•Ҳн•ҙ ліҙмҳҖлӢӨ. м–‘мӘҪ нҸҗм—җм„ң нҳ‘м°©мқҢ, мІңлӘ…мқҢ л°Ҹ мҲҳнҸ¬мқҢмқҖ л“ӨлҰ¬м§Җ м•Ҡм•ҳкі , мӢ¬мһҘмқҢмқҖ мһЎмқҢ м—Ҷмқҙ к·ңм№ҷм ҒмңјлЎң л“Өл ёлӢӨ. н”јл¶ҖлҠ” м°Ёк°‘кі л•ҖмңјлЎң м –м–ҙ мһҲм—ҲлӢӨ.
мқҙнӣ„, л°•лҸҷм„ұ м¶ңнҳҲмқҙ м§ҖмҶҚлҗҳм–ҙ, нқЎмқёмқ„ л°ҳліөн•ҳл©ҙм„ң, м•°л¶ҖмЈјлЁёлӢҲлҘј мқҙмҡ©н•ң мқёкіөнҷҳкё° л°Ҹ мғқлҰ¬мӢқм—јмҲҳ лҚ©мқҙмЈјмӮ¬нҲ¬м—¬(20 mL/kg)лҘј мӢңмһ‘н•ҳкі кё°кҙҖм Ҳк°ңнҠңлёҢ мЈјмң„лҘј кұ°мҰҲлЎң м••л°•н•ҳмҳҖлӢӨ. мқҙм—җ л°ҳмқ‘мқҙ м—Ҷм–ҙ, мқҙ비мқёнӣ„кіјм—җ нҳ‘진 мқҳлў°н•ҳмҳҖкі , нҠңлёҢмқҳ м»Өн”„лҘј кіјлӢӨнҢҪм°ҪмӢңнӮӨкі нҠңлёҢлҘј м•Ҫ 2 cm ләҗлҚ”лӢҲ, м¶ңнҳҲмқҖ л©Ҳ추м—ҲлӢӨ. мқҙнӣ„ нҳҲм••мқҙ 91/60 mmHg, мӢ¬мһҘл°•лҸҷмҲҳ 160нҡҢ/분мңјлЎң нҷ•мқёлҗҳм–ҙ, көҗм°Ём Ғн•©кІҖмӮ¬лҘј мғқлһөн•ҳкі лҶҚ축м ҒнҳҲкө¬ мҲҳнҳҲ(10 mL/kg)мқ„ мӢңн–үн•ҳмҳҖлӢӨ.
л§җмҙҲнҳҲм•ЎкІҖмӮ¬м—җм„ң л°ұнҳҲкө¬ 6,100/ОјL, н—ӨлӘЁкёҖлЎңл№Ҳ 13.0 g/dL, нҳҲмҶҢнҢҗ 267,000/ОјL, н”„лЎңнҠёлЎ¬л№Ҳ мӢңк°„ 12.9мҙҲ, нҷңм„ұнҷ”л¶Җ분нҠёлЎ¬ліҙн”ҢлқјмҠӨнӢҙ мӢңк°„ 30.8мҙҲ, C-л°ҳмқ‘лӢЁл°ұм§Ҳ0.23 mg/dL, нҳҲм•Ўмҡ”мҶҢм§ҲмҶҢ 14 mg/dL, нҒ¬л Ҳм•„нӢ°лӢҢ 0.38 mg/dL, м –мӮ° 2.2 mmol/LмҳҖкі , лҸҷл§ҘнҳҲк°ҖмҠӨ분м„қм—җм„ң pH 7.36, мӮ°мҶҢ분압 75 mmHg, лҸҷл§ҘнҳҲмӮ°мҶҢнҸ¬нҷ”лҸ„94%, мқҙмӮ°нҷ”нғ„мҶҢ분압 39 mmHg, мӨ‘нғ„мӮ°м—ј 23.3 mEq/LмҳҖлӢӨ. лӢЁмҲңнқүл¶Җл°©мӮ¬м„ мӮ¬м§„м—җм„ң мўҢн•ҳм—Ҫм—җ нқЎмқёнҸҗл ҙмқ„ мӢңмӮ¬н•ҳлҠ” лі‘мҶҢк°Җ мһҲм–ҙ, кІҪн—ҳм Ғ н•ӯмғқм ң(cefotaxime, ampicillin-sulbactam)лҘј нҲ¬м—¬н•ҳмҳҖлӢӨ.
нҷҳмһҗлҠ” м¶ңнҳҲмқҙ л©Ҳм¶”кі нҳҲм•• 98/65 mmHg, мӢ¬мһҘл°•лҸҷмҲҳ 117нҡҢ/분мқё мғҒнғңм—җм„ң, мӨ‘нҷҳмһҗмӢӨм—җ мһ…мӣҗн•ҳмҳҖлӢӨ. мһ…мӣҗ м§Ғнӣ„ мӢңн–үн•ң нқүл¶Җ м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒм—җм„ң, л¬ҙлӘ…лҸҷл§Ҙкіј кё°кҙҖ мӮ¬мқҙм—җ мң„м№ҳн•ҳкі кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁлҘј мӢңмӮ¬н•ҳлҠ” мһ‘мқҖ нҳҲкҙҖмқҙ кҙҖм°°лҗҳм–ҙ(Fig. 1A), мқ‘кёү мҲҳмҲ мқҙ кІ°м •лҗҳм—ҲлӢӨ.
Fig.В 1.
Results of computed tomography scan and rigid bronchoscopy suggessting tracheoinnominate artery fistula. (A) A vessel-like structure with contrast enhancement (arrow) between the innominate artery (black arrowhead) and abutting tracheostomy tube (white arrowhead) is noted (A). It shows a pulsatile mass on the anterior wall of the trachea (B).

мҲҳмҲ мӢӨм—җм„ң, кё°кҙҖм Ҳк°ңм°Ҫ мЈјліҖм—җм„ң мңЎм•„мЎ°м§Ғмқ„ м ңкұ°н•ҳл©ҙм„ң кҙҖм°°н•ҳмҳҖм§Җл§Ң, м¶ңнҳҲлі‘мҶҢлҠ” л°ңкІ¬лҗҳм§Җ м•Ҡм•ҳлӢӨ. мқҙм–ҙм„ң кё°кҙҖ лӮҙл¶ҖлҘј кІҖмӮ¬н•ҳкё° мң„н•ҙ кё°кҙҖм Ҳк°ңнҠңлёҢ м»Өн”„м—җм„ң кіөкё°лҘј ләҗлҚ”лӢҲ л°•лҸҷм„ұ м¶ңнҳҲмқҙ л°ңмғқн•ҳмҳҖлӢӨ. м»Өн”„м—җ кіөкё°лҘј мЈјмһ…н•ҳм—¬ м••л°• м§ҖнҳҲн•ң нӣ„ лӢӨмӢң нҠңлёҢлҘј м ңкұ°н•ҳмҳҖлҚ”лӢҲ кё°кҙҖмқҳ м•һмӘҪлІҪм—җм„ң л°•лҸҷм„ұ мў…кҙҙк°Җ л°ңкІ¬лҗҳм—Ҳкі (Fig. 1B), мқҙлҠ” м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒм—җм„ң кҙҖм°°лҗң кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁ лі‘мҶҢлЎң нҢҗлӢЁлҗҳм—ҲлӢӨ. нқүл¶Җмҷёкіј нҳ‘진мқ„ нҶөн•ҙ, л¬ҙлӘ…лҸҷл§Ҙм—җм„ң лҲ„кіөмқҙ л°ңмғқн•ң л¶Җ분мқ„ м Ҳм ңн•ң нӣ„ мҡ°нҡҢмҲ мқ„ мӢңн–үн•ҳмҳҖкі , кё°кҙҖм—җм„ң кё°кҙҖм—°нҷ”к°Җ진н–үлҗң л¶Җ분мқ„ м Ҳм ңн•ҳкі лӢЁлӢЁм—°кІ°мҲ мқ„ мӢңн–үн•ҳмҳҖлӢӨ. мқҙнӣ„мһ¬м¶ңнҳҲ л°Ҹ кё°нғҖ н•©лі‘мҰқмқҖ л°ңмғқн•ҳм§Җ м•Ҡм•ҳкі , мҲҳмҲ нӣ„ 11мқјл§Ңм—җ нҮҙмӣҗн•ҳмҳҖлӢӨ.
кі м°°
кё°кҙҖм Ҳк°ңмҲ мӢңн–ү 48мӢңк°„ мқҙнӣ„м—җ м Ҳк°ңм°Ҫ лҳҗлҠ” нҠңлёҢлҘј нҶөн•ҙ 10 mL мқҙмғҒмқҳ м¶ңнҳҲмқҙ мһҲмқ„ кІҪмҡ°, к°ҖмһҘ мӨ‘мҡ”н•ң к°җ별진лӢЁмқҖ кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁмқҙлӢӨ[3]. кё°кҙҖм Ҳк°ңмҲ нӣ„ м¶ңнҳҲмқҖ 48мӢңк°„мқ„ кІҪкі„лЎң кө¬л¶„н•ҙм•ј н•ңлӢӨ. 48мӢңк°„ мқҙлӮҙмқҳ м¶ңнҳҲмқҖ н‘ңмһ¬нҳҲкҙҖм—җм„ң кё°мқён•ҳлҠ” кІҪмҡ°к°Җ лҢҖл¶Җ분мңјлЎң көӯмҶҢм Ғмқё мІҳм№ҳлҘј нҶөн•ҙ м§ҖнҳҲлҗҳм§Җл§Ң, 48мӢңк°„ мқҙнӣ„м—җ л°ңмғқн•ҳлҠ” м¶ңнҳҲмқҖ лҢҖлҹү м¶ңнҳҲмқё кІҪмҡ°к°Җ 비көҗм Ғ нқ”н•ҳлӢӨ[2,4]. лҢҖлҹү м¶ңнҳҲмқ„ мң л°ңн•ҳлҠ” лҢҖн‘ңм Ғмқё н•©лі‘мҰқмқё кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁлҠ”, мЈјлЎң кё°кҙҖм Ҳк°ңнҠңлёҢмқҳлҒқл¶Җ분мқҙлӮҳ лҶ’мқҖ м••л Ҙмқҳ м»Өн”„м—җ мқҳн•ң л¬ҙлӘ…лҸҷл§Ҙмқҳ лҜёлһҖмқҙ мӣҗмқёмқҙл©°, л°ңмғқлҘ мқҙ к°ҖмһҘ лҶ’мқҖ мӢңкё°лҠ” мӢңмҲ нӣ„ 48мӢңк°„м—җм„ң 3мЈј мӮ¬мқҙлЎң м•Ңл Өм ё мһҲлӢӨ[3,4]. ліё мҰқлЎҖм—җм„ңлҠ” кё°кҙҖм Ҳк°ңнҠңлёҢ көҗмІҙ нӣ„ 10мқј л§Ңм—җ л°ңмғқн•ҳмҳҖлӢӨ. 50%мқҳ нҷҳмһҗм—җм„ң лҢҖлҹүм¶ңнҳҲ мқҙм „м—җ мҶҢлҹүмқҳ м¶ңнҳҲ(sentinel bleeding)мқҙ м„ н–үн• мҲҳ мһҲмңјлҜҖлЎң, 48мӢңк°„ мқҙнӣ„м—җлҠ” кІҪлҜён•ң м¶ңнҳҲмқҙлқјлҸ„ мЈјмқҳк№ҠмқҖ кҙҖм°°мқҙ н•„мҡ”н•ҳлӢӨ[2]. мң„н—ҳмқёмһҗлЎңлҠ”, лҶ’мқҖ м»Өн”„ м••л Ҙ(> 20 mmHg), лӮ®мқҖ кё°кҙҖм Ҳк°ңмҲ мң„м№ҳ(м ң4 кё°кҙҖлҘң н•ҳл°©), лҶ’мқҖл¬ҙлӘ…лҸҷл§Ҙ мң„м№ҳ, лӘ©мқҳ мӣҖм§Ғмһ„м—җ л”°лҘё нҠңлёҢмҷҖ л¬ҙлӘ…лҸҷл§Ҙмқҳ л°ҳліөм Ғмқё м ‘мҙү, к°җм—ј л°Ҹ мҮјнҒ¬м—җ л”°лҘё кё°кҙҖ м җл§үмқҳ кҙҖлҘҳм Җн•ҳ, мҠӨн…ҢлЎңмқҙл“ң нҲ¬м—¬, л°©мӮ¬м„ м№ҳлЈҢк°Җ м•Ңл Өм ё мһҲлӢӨ[2вҖ“4].
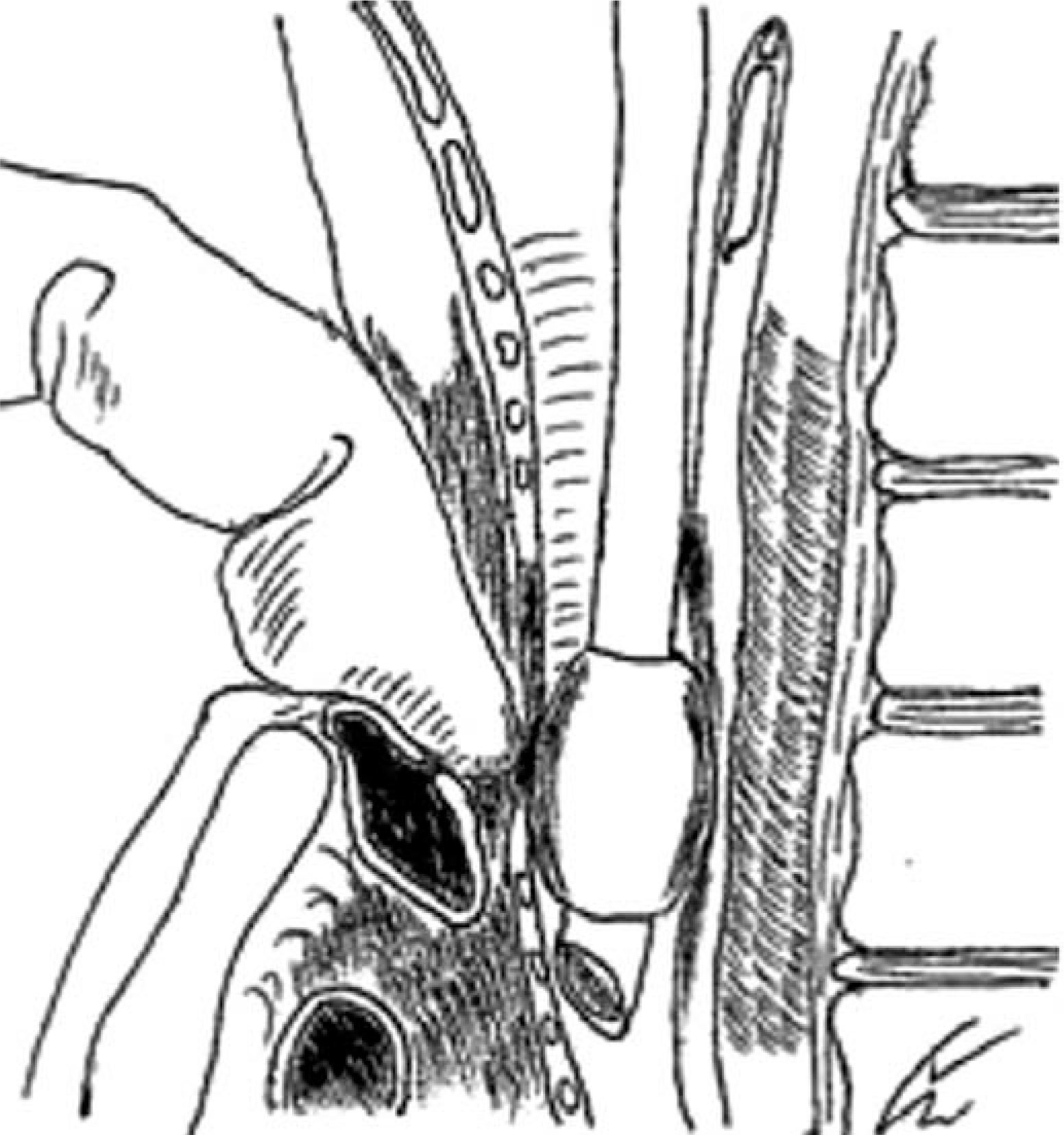
кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁк°Җ мқҳмӢ¬лҗҳлҠ” лҢҖлҹү м¶ңнҳҲмқҙ мһҲмқ„ кІҪмҡ°, лӢЁкі„м Ғмқё мқ‘кёүмІҳм№ҳлҘј нҶөн•ҙ нҷҳмһҗлҘј м•Ҳм •мӢңнӮЁ нӣ„ мҲҳмҲ мӢӨлЎң ліҙлӮҙм•ј н•ңлӢӨ. к°ҖмһҘ мҡ°м„ м Ғмқё мқ‘кёүмІҳм№ҳлҠ” кё°кҙҖм Ҳк°ңнҠңлёҢ м»Өн”„мқҳ кіјлӢӨнҢҪм°Ҫмқҙл©°, м„ұкіөлҘ мқҙ 85%лЎң ліҙкі лҗҳм—ҲлӢӨ(Fig. 2) [3].м»Өн”„мқҳ м••л Ҙмқ„ нҶөн•ҳм—¬ м „л°©мқҳ л¬ҙлӘ…лҸҷл§Ҙмқ„ м••л°• м§ҖнҳҲн• мҲҳмһҲкі , нҠңлёҢлҘј мӣҗлһҳ мң„м№ҳм—җм„ң м•Ҫк°„ л№јмЈјлҠ” кІғмқҙ лҸ„мӣҖмқҙ лҗңлӢӨ. ліё мҰқлЎҖм—җм„ңлҠ” мқҙ л°©лІ•мңјлЎң мқ‘кёү м§ҖнҳҲм—җ м„ұкіөн•ҳмҳҖлӢӨ. к·ёлҹјм—җлҸ„ л¶Ҳкө¬н•ҳкі м¶ңнҳҲмқҙ м§ҖмҶҚлҗ кІҪмҡ°, лӢӨмқҢ лӢЁкі„лЎң м»Өн”„к°Җ мһҲлҠ” кё°кҙҖлӮҙкҙҖмқ„ кІҪкө¬лЎң мӮҪкҙҖн•ҳм—¬, м•һмңјлЎң л№ м ёлӮҳмҳЁ кё°кҙҖм Ҳк°ңнҠңлёҢмқҳ нӣ„л°©мқ„ нҶөкіјн•ң нӣ„ м»Өн”„лҘј нҢҪм°ҪмӢңнӮӨлҠ” мЎ°мһ‘мқҙ лҸ„мӣҖмқҙ лҗ мҲҳ мһҲлӢӨ(Fig. 3) [2]. м¶ңнҳҲмқҙ м§ҖмҶҚлҗңлӢӨл©ҙ, л§Ҳм§Җл§ү мҲҳлӢЁмңјлЎң Utley мЎ°мһ‘мқ„ кі л Өн•ҙм•ј н•ңлӢӨ[5]. мқҙ мҲ кё°лҠ” нҠңлёҢлҘј мҷ„м „нһҲ м ңкұ°н•ҳкі , кё°кҙҖм Ҳк°ңм°Ҫмқ„ нҶөн•ҙ мӮҪмһ…н•ң 집кІҢмҶҗк°ҖлқҪ лҒқмңјлЎң л¬ҙлӘ…лҸҷл§Ҙ мң„м№ҳлЎң мғқк°ҒлҗҳлҠ” м§Җм җмқ„ ліөмһҘлјҲмһҗлЈЁ(manubrium sterni) л°©н–ҘмңјлЎң м••л°•н•ҳлҠ” кІғмқҙлӢӨ(Fig. 4). м„ұкіөлҘ мқҖ 89%лЎң ліҙкі лҗҳм—Ҳкі , мҲҳмҲ мӢӨм—җм„ң нҳҲкҙҖмқ„ нҷ•ліҙн• л•Ңк№Ңм§Җ м••л°•мқ„ мң м§Җн•ҳлҠ” кІғмқҙ мӨ‘мҡ”н•ҳлӢӨ[3].
Fig.В 2.
Temporary control of hemorrhage using cuff hyperinflation. Modified from Dyer RK, Fisher SR [8] with permission of Elsevier.
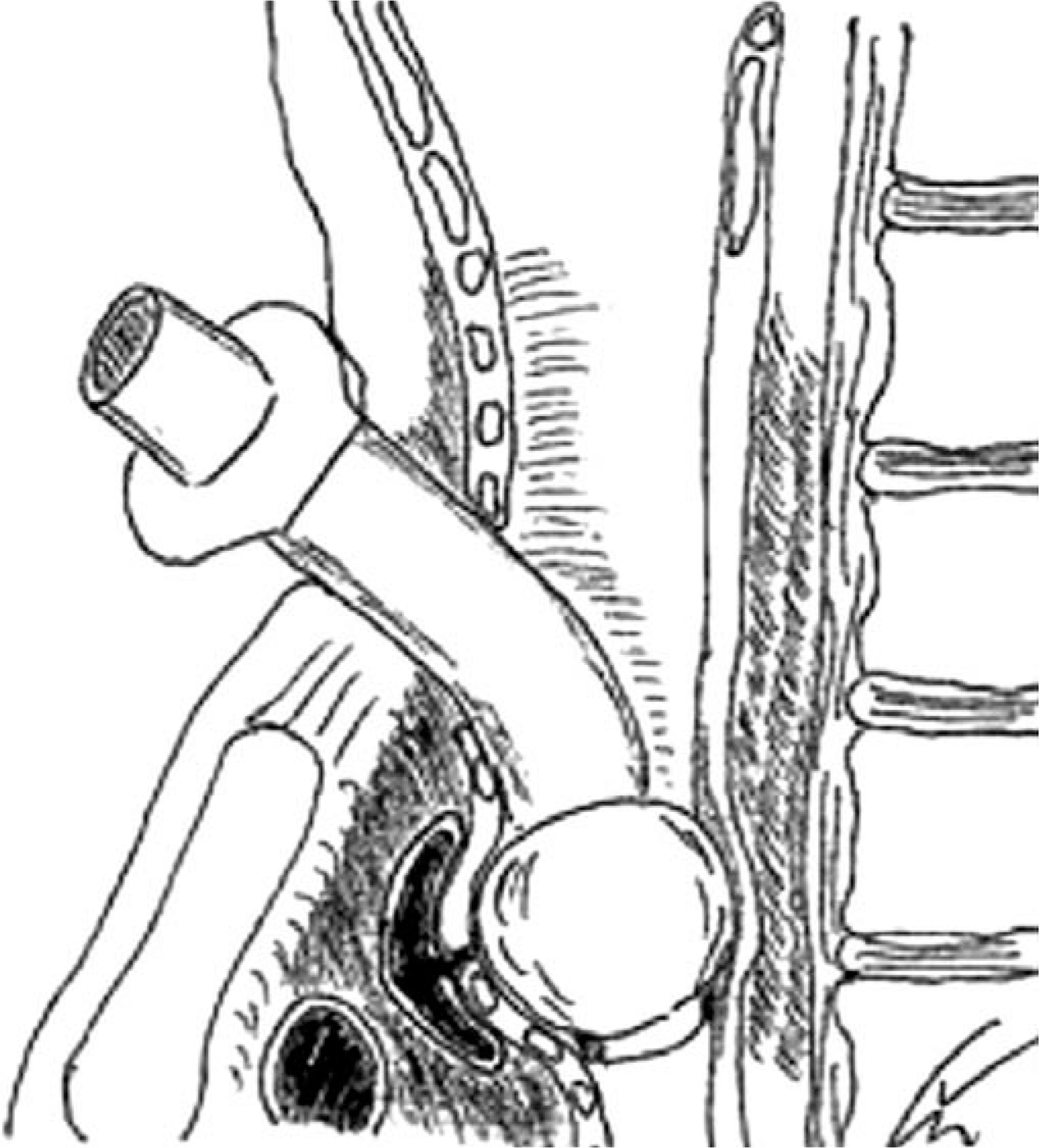
Fig.В 3.
Temporary control of hemorrhage using cuffed endotracheal tube. It is of note that the tracheostomy tube is partially withdrawn and the cuff of the endotracheal tube is located distal to the tip of the tracheostomy tube. Modified from Dyer RK, Fisher SR [8] with permission of Elsevier.
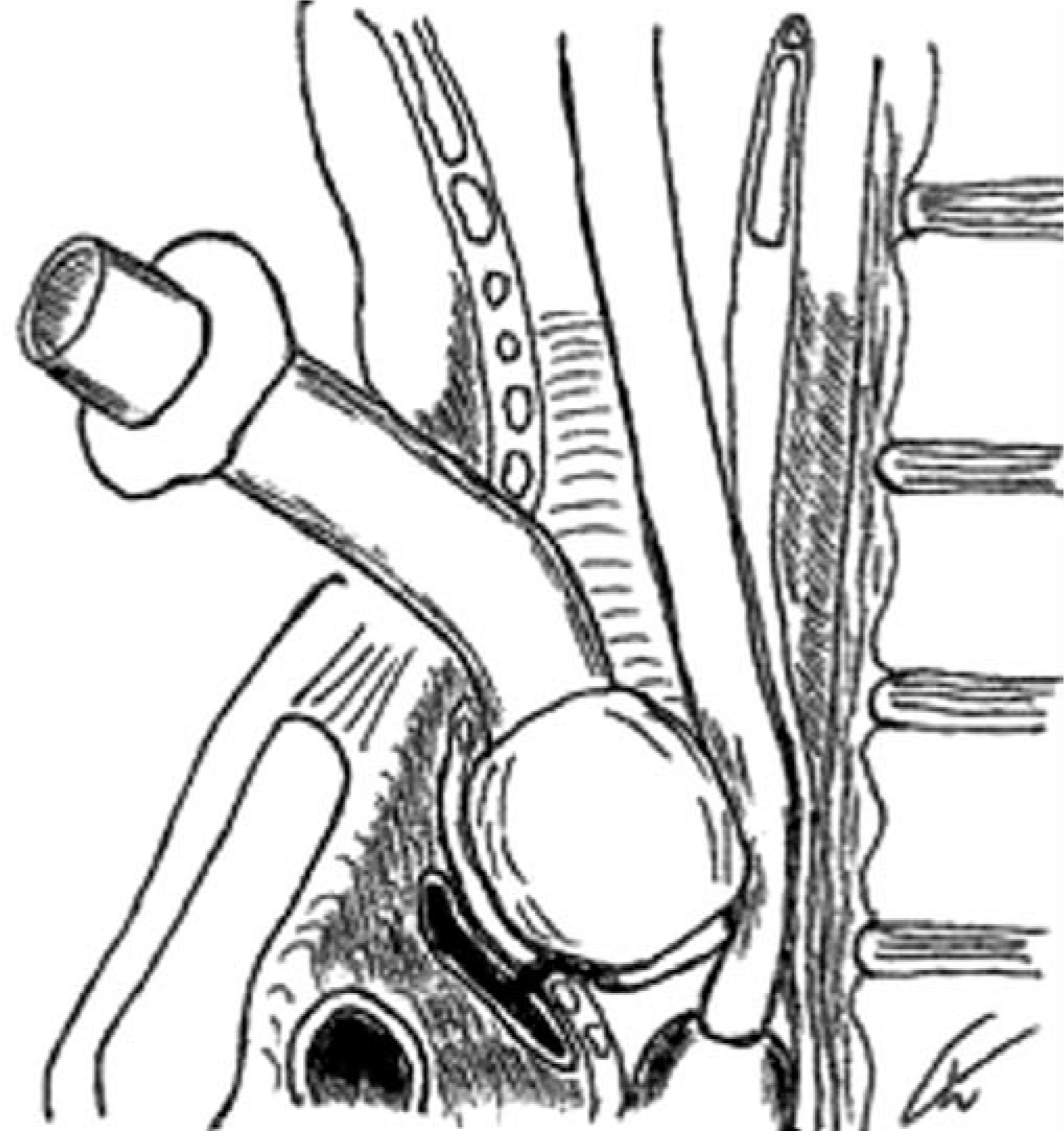
Fig.В 4.
Temporary control of hemorrhage using the Utley maneuver. It is of note that digital pressure to the innominate artery is directed to the manubrium sterni. Modified from Dyer RK, Fisher SR [8] with permission of Elsevier.
진лӢЁкё°лІ•мқҳ м„ нғқм—җлҠ” нҷңл Ҙ징нӣ„лҘј кі л Өн•ҙм•ј н•ңлӢӨ. л¶Ҳм•Ҳм •н• кІҪмҡ°, мҲҳмҲ мӢӨм—җм„ң кё°кҙҖм§ҖкІҪмҲ мқ„ нҶөн•ҙ 진лӢЁн•ҳкі л°”лЎң мҲҳмҲ н•ҙм•ј н•ңлӢӨ[2,3]. л°ҳл©ҙ, нҷңл Ҙ징нӣ„к°Җ м•Ҳм •м Ғмқё кІҪмҡ°м—җлҠ” ліё мҰқлЎҖмҷҖ л§Ҳм°¬к°Җм§ҖлЎң, нҳҲкҙҖмЎ°мҳҒмҲ лҳҗлҠ” м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒ мӢңн–ү нӣ„ мҲҳмҲ м—¬л¶ҖлҘј кІ°м •н• мҲҳ мһҲлӢӨ. мҲҳмҲ кё°лІ•мқҖ нҳҲкҙҖмқҳ кІ°м°° л°Ҹ м Ҳм ңлҘј нҶөн•ҙ л¬ҙлӘ…лҸҷл§Ҙ нҳҲлҘҳлҘј м°ЁлӢЁн•ҳлҠ” л°©мӢқкіј мҡ°нҡҢмҲ л°Ҹ кІ°мҶҗл¶Җмң„мқҳ мһ¬кұҙмқ„ нҶөн•ҙ, нҳҲлҘҳлҘј ліҙмЎҙн•ҳлҠ” л°©мӢқмңјлЎң лӮҳлүҳм–ҙм§Җл©°, нҠ№м • мҲҳмҲ л°©мӢқмқҳ мҡ°мҲҳм„ұм—җ лҢҖн•ҙм„ңлҠ” л…јлһҖмқҙмһҲлӢӨ[3,6]. 진лӢЁ л°Ҹ мҲҳмҲ кіјм •м—җм„ңлҸ„ м¶ңнҳҲмқҙ м§ҖмҶҚлҗ мҲҳ мһҲмңјлҜҖлЎң, мҲҳм•Ў кіөкёү л°Ҹ мҲҳнҳҲмқ„ нҶөн•ҙ мҮјнҒ¬лҘј л°©м§Җн•ҙм•ј н•ңлӢӨ[7].
мҶҢм•„ мқ‘кёүнҷҳмһҗлҘј 진лЈҢн•ҳлҠ” мқҳлЈҢ진мқҖ кё°кҙҖм Ҳк°ңмҲ мқ„ мӢңн–үн•ң нҷҳмһҗм—җм„ң л“ңл¬јм§Җл§Ң м№ҳлӘ…м Ғмқё лҢҖлҹү м¶ңнҳҲмқ„ мҙҲлһҳн• мҲҳ мһҲлҠ” кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁм—җ лҢҖн•ң м§ҖмӢқмқ„ к°–м¶”кі , мқ‘кёүмғҒнҷ©м—җм„ң мӢ мҶҚн•ҳкі лӢЁкі„м ҒмңјлЎң лҢҖмІҳн•ЁмңјлЎңмҚЁ нҷҳмһҗлҘј м•Ҳм •мӢңмјңм•ј н•ңлӢӨ. ліё мҰқлЎҖм—җм„ң, мқҳлЈҢ진мқҖ кё°кҙҖм Ҳк°ңнҠңлёҢ м»Өн”„лҘј кіјлӢӨнҢҪм°ҪмӢңнӮӨлҠ” л°©лІ•мқ„ нҶөн•ҙ кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁм—җ мқҳн•ң л°•лҸҷм„ұ м¶ңнҳҲм—җ лҢҖн•ҳм—¬ мқ‘кёүмІҳм№ҳлҘј мӢңн–үн•ҳмҳҖлӢӨ. мқҙнӣ„ нҷңл Ҙ징нӣ„к°Җ м•Ҳм •лҗң мғҒнғңм—җм„ң м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒмқ„ нҶөн•ҙ кё°кҙҖл¬ҙлӘ…лҸҷл§ҘлЈЁ лі‘мҶҢлҘј нҷ•мқён•ҳмҳҖкі , мқҙлҠ” мҲҳмҲ мқ„ нҶөн•ң нҷ•м •м Ғ м№ҳлЈҢлЎң м—°кІ°лҗҳм—ҲлӢӨ.














