Š¯¯ õý§
šš Ú¥ŠÑŠ¯šÏš ŠŠÑŠÑš ššÝšÇŠˋ¯ Ú¿Š°Ú š¿ŠÈ ššÇ Ú¡š Šõ° , ŠÏÊš¯ š¥ŠÑššŠÏ šÎõ¯š š¡ šýš¿ŠË¥ ÚšŠÀ ÚŠÊ[1]. õñ¡ šÊ šõ¡š¥Ú¯š ŠÇšÚŠ õý§š¯Š õ¯š¥, šŠ ŠËÇõ¡¯, šõñ¿š (irritant)š šÚ õýš¥ŠÀ Š¯Úš ¡ šš¥Šˋ¯, ŠÊÚÚŠ š¿Šˆ
š š¡ õý§š¯Š õݯš šŠÊ[2].
ššÚšõ¯ Ú¥ŠÑŠ¯šÏš šÈ¥šÎšš¥ŠÀ š¡Š šÏŠÈŠË¥ Š¯Š Š¿ŠŠ 11~31%ŠÀ š˜Š˜ š¯õ瘚š Š°Çõ° Úõ° šŠÊ[3ã6]. Ú¥ŠÑšÏÚš šÈ¥šÎšš¥ŠÀ šõ¡š¥Ú¯š ŠÇšÚ ššÚšŠË¥ šÀ¯š˜Ú Š˜¡Úš ŠÏÊš¯ š šŠ¯, ššŠÊšÇ šõ¡šÏŠÈŠË¥ Š¯Š Š¿ŠŠ 4~40%ŠÀ ŠÊšÚõý Š°Çõ° Šõ° šŠÊ[7,8]. Landolt ŠÝ[3]š šõ¡š¥Ú¯š Ú¥ŠÑŠ¯šÏš šÈ¥ šÎšš¥ŠÀ ŠÇšÚ Úšš ŠÚ š¯õç˜õ¯ š š šÇš Š 1990Š
Š ÚŠ¯õ°¥ 2000Š
Š šÇŠ¯ šÈ¥ŠÀ õý§ÚšÇ š š šš˜ŠÊšÇ šõ¡š¥Ú¯šš õñ¥Š˜ÇÚŠˋÇš šš Ú¥ŠÑõ°¥Úš ŠÚ šŠ ´š š Š¯šÏ Šˆ£Úš˜ š ÚÚ šÏŠ´š ÚšÏ Šˆ£Úõ° , š¯õç˜ Ššš¥ŠÀ ŠÏš õÇš˜š õ¯šÏ ššõ¡¯ ŠŠ˜¡šÇŠ¥õ° ÚšŠÊ. õñ¡Š˜Š šÏõ¡š š˜Š˜ ŠŠ¥šš šõ¡šÚõ°¥ š Š˜¡šŠË¥ ŠÏšÇ Š¯¯šÑÚõ° šõ° , õçÙŠÇššŠ ššš šˋšõ¡š¥Ú¯šÏš , ŠÚšššõ¡šÚÚ Š¯šÀÝ ŠÝ šõ¡š¥Ú¯š ŠÇšÚ ššÚšš ŠÚ õÇš˜šÇ ŠšššŠ šÇŠ˜Ú š¯õç˜õ¯ ŠÏšÏ šš šÇš Š šÏÚ ššýÇõ¯ Ú¿Š°Ú š¿ŠÈ ššÇ Ú¡š Šõ° , ÚˋŠ°šÎ ŠÝ Úš šÎš Š´õ¡¯Š õý§š¯õ¯ ŠŠ˜¥õ¡¯ ŠŠ˜¡š¡ õýš¥ŠÀ šõ¯ŠŠÊ[1,9].
õñ¡Š˜Š ššš Ú¥ŠÑŠ¯šÏšÇ ŠŠÑŠÑ šõ¡šÎššÇ šŠŠˋ¯ Š¿ ŠË¡ š¿ŠÈõ¯ ÚšÚšÏ šŠÊŠ ŠÏš Š°Çõ° ŠÊšÇ šššŠ ŠÑõç˜Úõ° š šÏ šš ššÚšŠÊšÇ Ú¥ŠÑŠ¯šÏš šÈ¥šÎšš¥ŠÀ šõ¡š¥Ú¯š ŠÇšÚõ° šŠÊ[3,10,11].
Š°¡ š¯õ瘚 Šˆˋš š õçÙŠÇšš Ú¥ŠÑŠ¯šÏš šÈ¥ šÎšš¥ŠÀ šõ¡š¥Ú¯š ŠÇšÚŠ ššÚšŠÊš šÙÚš , š¥Š¯š Ú¿šÝš šÀ¯š˜Úš˜ ŠŠÑŠÑ õý§šÎ šÏÚš¡ Ú¥ŠÑšÏÚ Úšõ¯ šõ¡š¥Ú¯š ŠÇšÚŠ šÇš š šÏŠÈõý¯õ°¥š Š¯Š¥ šÏŠÈšõ¯ š šÚÇš¥ Ú š˜ÚÙŠÊš šõ¯ÚÇ Š°Çõ° š Ú´šÇŠˋ¯, ŠÚ õçÙŠÇšŠ š š˜Ú š¯õç˜õ¯ ššÏõ¿šÏ Š¯ÚŠšÏ ššõ¡¯š, ÚËÚ šõ¡š¥Ú¯ õ¡¯Š¯š šš Ú¥ŠÑšÏÚ Úšš ŠÚ š¯õ瘚 õ¡¯šÇ šÀ¯š˜ŠÀ š˜šˋÚõ° š Ú´šÇŠÊ.
Š¯ˋ Šý
2012Š
1š 1š¥ŠÑÚ¯ 2013Š
12š 31š¥õ¿šÏ 2Š
õ¯ Šˆ
šÏŠ°š šššõ¡š¥Ú¯š ŠÇšÚ Šˆ´Š 15š¡ šÇÚ Úš šÊ š 10š¯´ õçÙš šÏŠ°š˜š¡ŠÑŠË(International Classfication of Disease, 10th edition; šÇÚ ICD-10) šÏŠ´š§Šõ¯ LXX.X ŠŠ R21 ŠÝš¥ŠÀ Ú¥ŠÑšÎšõ°¥ õÇŠ ´Š šŠ°šÇ õ¡¯š˜Š ÚšŠË¥ Ššš¥ŠÀ ÚšŠÊ. šÇ ÚšŠÊš š¥Š¯š Ú¿šÝ, ŠÇš šš¥õ°¥ ÚÇš¥ š˜ŠÑ, ŠÇš šõ¯, ŠÇš šÇš , Š¯šÏ šš, šÏŠÈ õý¯õ°¥ŠË¥ šÀ¯š˜ÚšŠÊ. ŠÇš šÇš Š šŠ˜Çõ¡¯ŠÀš ÚçÚÇ ÚÚËš š¥ŠÀ šÀ¯š˜Úšš¥Šˋ¯, Úšš Š°ÇÚ¡šš šÏš š Ú ŠŠÀ ŠýšÈ¥Ú ÚšŠÊ. ŠÇš š¥š õ¡¯šÊš 0šŠÑÚ¯ 23š 59ŠÑõ¿šÏŠÀ Úšš¥Šˋ¯, šõ¯š Šˆ´Š ŠÇš šõ¯š õ¡¯šÊš¥ŠÀ ÚšŠÊ. š¡Š šÏŠÈõ¯ õ¯ŠËÚ ššš¥ŠÑÚ¯ Ú šš¥õ¿šÏŠË¥ ãÚš¥ãŠÀ š šÚšš¥Šˋ¯, š¥šš¥õ°¥ Šýš õ°çÚÇš¥š ãÚÇš¥ãŠÀ š šÚšŠÊ.
õý¯ õ°¥
š¯õç˜ õ¡¯õ¯ Šš ŠÏ 15š¡ šÇÚš Úš 32,951Šˆ
šÇ Š°¡š šššõ¡š¥Ú¯š ŠÇšÚšš¥Šˋ¯, šÇ šÊ ÚÇŠ¿ Ú¥ŠÑšÎšš¥ŠÀ ŠÇšÚ ÚšŠ 1,697Šˆ
šÇšŠÊ.
Úõñ ŠšÇ Š¯ ÚšÊÚ¡š¯´Š 9.8ôÝ4.2š¡šš¥Šˋ¯ Š´šõ¯ 947Šˆ
(55.8%), š˜šõ¯ 750Šˆ
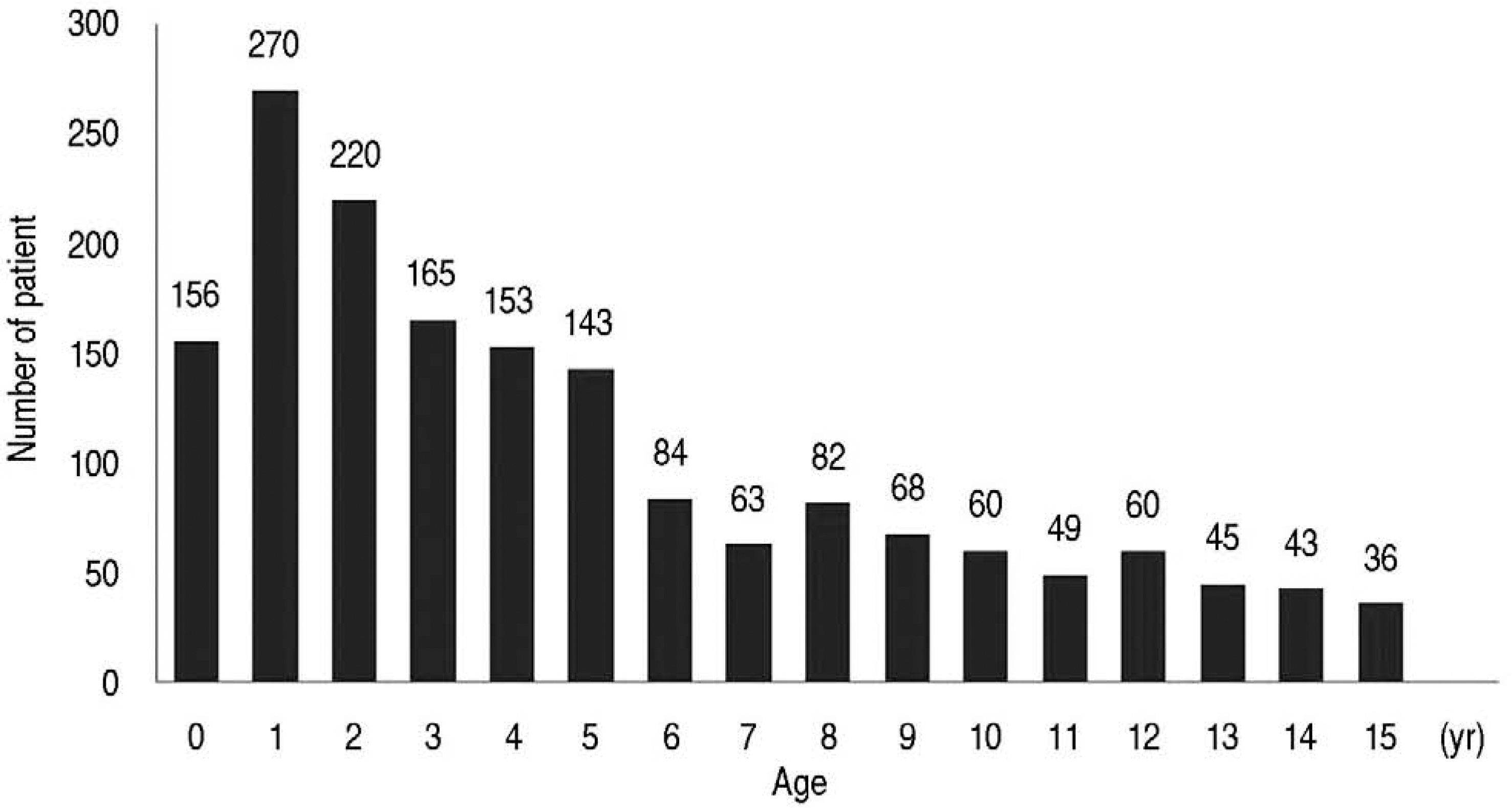
(44.2%)šÇšŠÊ. š¯Š ¿Š° ŠÑÚ˜Š Fig. 1õ°¥ õ¯ŠÊ. Úš šš šŠ° ŠÑÚ˜Š 7ššÇ 191Šˆ
(11.3%), 8ššÇ 203Šˆ
(12.0%)š¥ŠÀ š˜ŠÎš Úšõ¯ õ¯šË ŠÏšš¥Šˋ¯, 11ššÇ 93Šˆ
(5.5%), 1ššÇ 99Šˆ
(5.8%), 2ššÇ 96Šˆ
(5.7%)š¥ŠÀ õý´š¡šÇ š˜ŠÎš Š¿ÚÇ šŠ° Úššõ¯ š Š¯ š ŠšŠÊ(Fig. 2). šš¥Š° ŠÑÚ˜Š š¥šš¥šÇ 481Šˆ
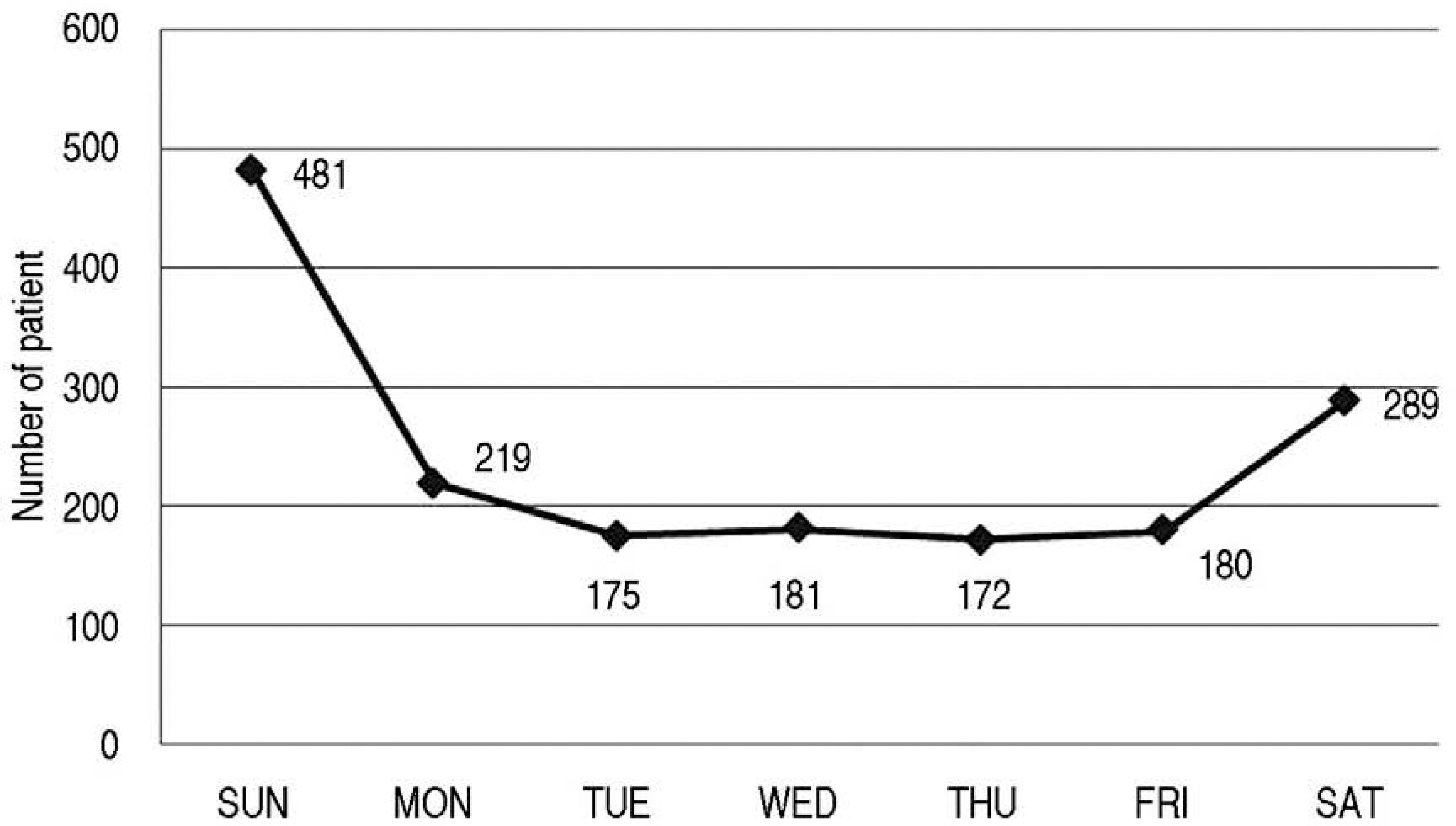
(28.3%)š¥ŠÀ õ¯šË ŠÏšõ° Šˆˋšš¥šÇ 172Šˆ
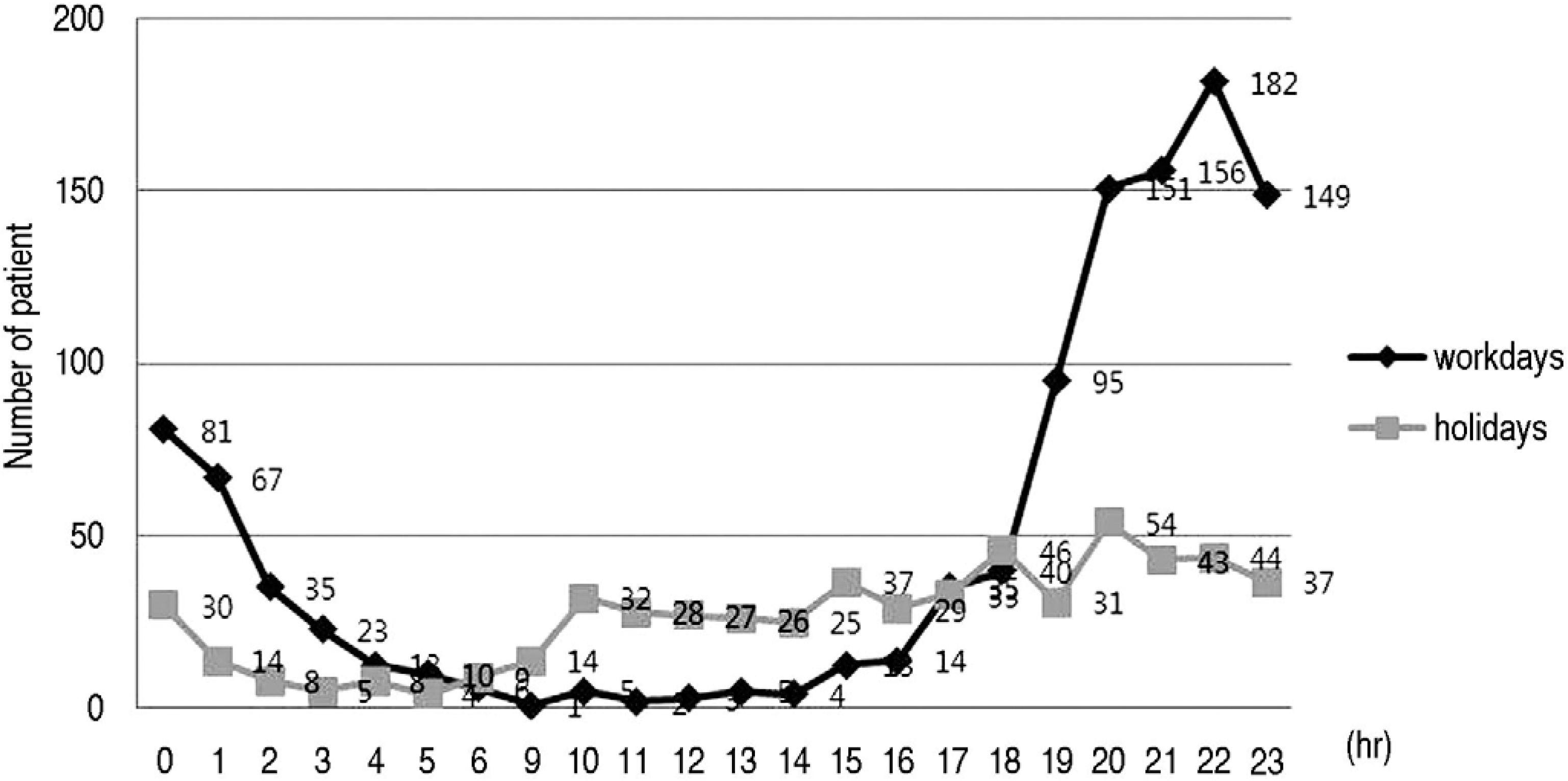
(10.1%)š¥ŠÀ õ¯šË š šš¥Š, Ú, š,Šˆˋ, õ¡šš¥š Ú¯ š¯´šÇõ¯ ššŠÊ(Fig. 3). ŠÇššõ¯š 22š 00ŠÑ~22š 59ŠÑ š˜šÇõ¯ 226Šˆ
(13.3%)š¥ŠÀ õ¯šË ŠÏšŠŠ¯, Úš¥š õý§š¯ 22š 00ŠÑ~22š 59ŠÑ š˜šÇõ¯, ÚÇš¥š õý§š¯ 20š 00ŠÑ~20š 59ŠÑ š˜šÇõ¯ õ¯šË ŠÏšŠÊ. š¡Š šÏŠÈ š˜ŠÑš õÇõ°ššÇ Ú¥ŠÑšÎšš¥ŠÀ šõ¡š¥Ú¯ŠË¥ ŠÇšÚŠ ÚšŠ Š¯Êš õ¯šË ŠÏšš š š ššŠÊ(Fig. 4).
Š¯šÏ ššš õ¯Š ÊššÎš ŠŠ¯Ú ŠŠŠ˜õ¡¯š Š¯š (pruritic wheals and flares)šÇ 412Šˆ
(24.3%)š¥ŠÀ õ¯šË ŠÏšõ° , ÚŠ¯šÝ Š¯š õ°¥ õ瘚Ï(erythematous macules and papules) 386Šˆ
(22.7%), šÚ˜(vesicles) 106Šˆ
(16.2%) ŠÝšÇ ššŠÊ. ŠŠ´¡šÏ 793Šˆ
(46.7%)š Ú¥ŠÑŠ¯šÏ(skin rash)š¥ŠÀŠÏ õ¡¯š˜ŠšÇš ššš š š šŠ õý§š¯šŠÊ.
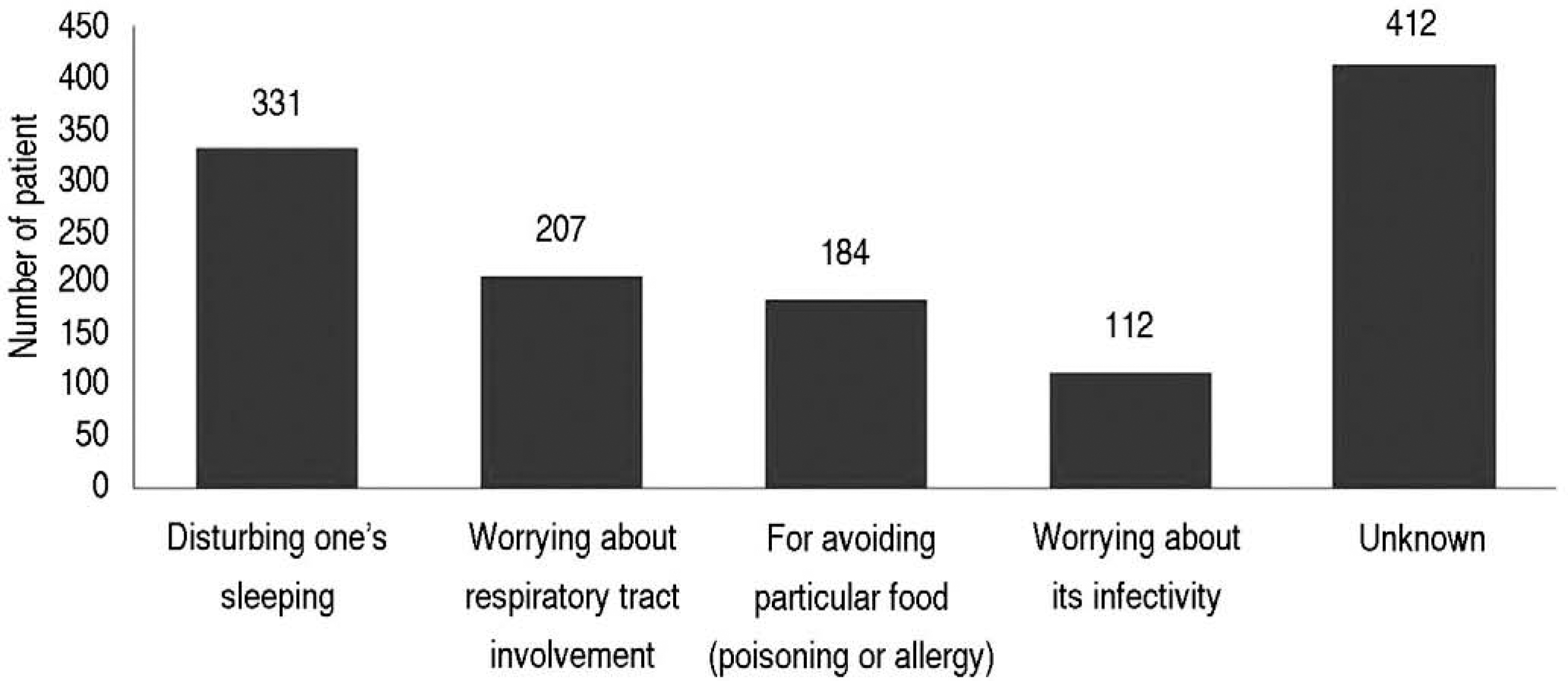
ŠÇš šÇš Š ãõ¯Š Êšš š š š šõ¯ ššÇšãõ¯ 331Šˆ
(19.5%)š¥ŠÀ õ¯šË ŠÏšš¥Šˋ¯, ㊊Š˜õ¡¯Š Ú¡ÚÀõ¡¯ šÎš Š¯ šÏÚõ¯ Š°Çš¥ õý§š¯ šÚÚŠÊõ° ŠÊšÇš õÝÝš ŠšÇãõ¯ 207Šˆ
(12.2%), ãšš õÇŠ ´ šÈ¥šõ¯ ÚšÚ õýš¡šÏ õÝÝš ŠšÇ(ššÊŠ
š¡šÏ õÝÝš ŠšÇ, Ú¿š ššš Š´¿šÏ ššš¥ ÚŠšÏ õÑõ¡Úš˜ ŠÝ)ãõ¯ 184Šˆ
(10.8%)šÇšõ° , õñ¡ š¡ ãõçšÀõ¡¯õǚNJ Š°ÇšÀõ¡¯õÇ šÑššÇ õ¯ŠËÚšÏ õÑõ¡Úš˜ãõ¯ 112Šˆ
(6.6%)šÇšŠÊ(Fig. 3). š
šÚ ÚšŠ 21Šˆ
(0.1%)šÇšš¥Šˋ¯, šÊÚššÊŠÀ š
šÚ õý§š¯Š ššŠÊ. Ú¥ŠÑšÎšš¥ŠÀ š
šÚ Úšš Š¿š´šÇ š šýÇ šõ¡š¥Ú¯ š
š Úšš Š¿š´š Š¿ÚÇ ŠÛš Úçõ°š š¥ŠÀ Š¿õçÚ šŠ ššõ° , š
š šÇš ŠÀŠ šÇš ŠŠ¯Ú õý§š¯ 6Šˆ
, š¯ŠÑšÀ¯šÏš¥šÇŠ šÚš š¥ ŠÝ õçÙšš õ¯š¥ ššš Š°ÇšÇŠ õý§š¯ 5Šˆ
, Ú¥ŠÑŠ°Š°šÇ š š š Š¯ÚŠ õý§š¯ 3Šˆ
(Š õ¯šÏ šÇšš šÇš Ú˜Ú´) 3Šˆ
šÇšš¥Šˋ¯ 9Šˆ
ššŠ š
š šÇš õ¯ õ¡¯š˜ŠšÇ ššÏ ššŠÊ.
õ° š¯¯
ššššš Ú¥ŠÑšÏÚš šŠ ŠËÇõ¡¯, Š¯šÇŠ˜šÊšÝ õ¯š¥, š š šÏÚš Ú¥ŠÑšõý˜ ŠÝšÇ šš¡šÇŠÊ. š Úçš š¥ŠÀ Ú¥ŠÑšÏÚš Š¯šÇš ŠŠ¯ÚšÏ šŠ õý§š¯ šõ¡šÏÚš ŠýšÈ¥ šš Ú˜Ú´ÚšÏ ššõ° , šõ¡šÚ õçõ°¥šššŠ š¯´šÏÚŠ Š¿šÊšÇ ŠÏšÏ šŠÊ[1,2].
Š°¡ š¯õ瘚šŠ Šš Úšõ¯ š
šÚŠ õý§š¯Š 0.1%ŠÀ ŠÏÊš¯ š¥ŠÑšÇõ° , š˜ŠÏÚ õý§š¯Š ššš¥Š₤ŠÀ šÊšÎ šÏښNJ¥ Úõ¡¯Š šÇŠ çŠÊ. õñ¡Š˜Š Ú¥ŠÑšÎšš¥ŠÀ š¡ÚÇ šõ¡š¥Ú¯ŠË¥ Š¯ˋŠ˜¡ÚŠ Š¿Šõ¯ š šÏ ššš šÇ š¯õ瘚š š š ššš¥Šˋ¯, ŠÏš Š°ÇÚ¡šŠÊš Ú¥ŠÑšÎššÇ šõ¡šÚˋšÇ šŠŠ¥Š õýš šŠˋÇšŠ õ¯Š Êš ŠŠ˜¡š š š š˜š¡ š ššÇš, š š Š¯šš¥ŠÀ š¿Šˆ
š š¡ šÚˋšÇ Š õýšÇ õÝÝš ŠšÇ, Š¿šË Ú¥ÚÇš¥ ÚŠ šššÇ šŠšÏ šõ¡¯ šÚÇ, šçš¥ Š°ÇšÀõ¡¯õǚNJ õçšÀõ¡¯õÇ ŠÝ Š´šýÇšÚšÇ õ¯ŠËÚ šÏ ŠÝšÇ õÝÝš ŠšÇ ŠÇšÚŠÊŠ õýš šš ššŠÊ. šÊš ŠÀ š¡ŠÀ ŠÝšš ŠýŠ
, šŠ ŠËÇõ¡¯ŠÀ š¡Ú šŠÚŠ§ššÊ ŠÝš ŠÚÇ ŠÏšÇ Š°ÇŠÚš˜ õ¯Š Êš ŠÏš Ú¡šÚõݯŠ šÎš šŠ Š¯šÏŠÏ šŠ õý§š¯šŠ šõ¡šÏŠÈŠË¥ Š¯ŠŠÀ š ŠÚõ° šš¥Š, šõ¡šÏÚšÇ šŠŠ¥Š šÇš ŠÀ šŠÏ šš Š˜ÚŠ šÏŠÈŠ¿šˋš šÏŠÑÚõý ŠŠÊ.
Š°¡ š¯õ瘚š Šš Úšš Š¯ˋŠ˜¡ šõ¯š 22š 00ŠÑ~22š59ŠÑšÇ õ¯šË ŠÏšŠÊ. šÇõýš ŠÛ šõ¯ ŠššŠ š¡Š šÏŠÈŠË¥ Š¯š š šõ¡¯ ŠŠ˜¡š¡ õýš¥ŠÀ šõ¯Ú š šš¥Š, š¡Š šÏŠÈõ¯ šÇŠÈ´šÇšÏšÏ šŠ š¥šš¥õ°¥ õ°çÚÇš¥šŠ 20š 00ŠÑ~20š59ŠÑš Š¯ˋŠ˜¡ÚŠ õý§š¯õ¯ õ¯šË ŠÏš šš Ú¥ŠÑšÏÚ ÚšŠ Š¯Êš šÈ¥ŠÀ šõ¡š¥Ú¯ŠË¥ Š¯ˋŠ˜¡ÚŠÊŠ õýš š š ššŠÊ. Š°¡ š¯õ瘚šŠ Š¯Š° šõ¯š šÀ¯š˜ÚšÏ šš Ú¥ŠÑšÎššÇ Š¯Êš Š ŠÏšÇ Š¯šÚŠšÏ š˜ŠÑŠ š š šš¥Š, šŠ¿šŠ Š¿šË š¿ŠÈõ¯ ÚšÚ šÏÚšÇ šŠ õýš ÚšŠ Š°ÇÚ¡šõ¯ šõ° šš¥ŠˋÇšŠ šçš¥ šÊš š š¡Š šÏŠÈŠË¥ Š¯šÏ šŠ õýš¥ŠÀ šõ¯ŠŠÊ. ŠÚ ššš õý§š¯ šŠÈš õñ¥šÝšÇ Úšš šÚÇ õý¯š ŠŠ õýšÇ šŠŠ¥ Š°ÇÚ¡šš šÚÇ õý¯š ŠŠ₤ŠÀ š˜Úõ¯ ŠÊšÚŠšÇ ŠÏŠýšÇ ŠÑŠÑ, ŠÊŠ˜¡Ú õ¯š , šÀ¯š õ¯š ŠÝšÇ šÎõ¯Ú´š Š¯Š¥, šõ¡šŠÈ õNJΘŠÈ ŠÑõ°¥, šÏŠ´ Š¯ šýš¿š šŠš š¡ š Ú ŠÝ šõ¡š¥Ú¯ šÏŠÈš Š´š šÇ ŠÏŠÊ ÚŠŠ¥Š šš Ú¥ŠÑšÏÚ Úšš š¥õ¯ šõ¡š¥Ú¯ Š¯ˋŠ˜¡š ŠÏš š šõ° , õñ¡ Š¿Š ŠÚ šÊšÏ šš õýš¥ŠÀ šõ¯ŠŠÊ.
õñ¡Š˜Š šõ¡šÏŠÈš š¥õ¯šÏŠÈŠ õ°çÚ犊 ÚÇŠ¿ šÏښǚ õ° šÏŠÈ ššÙšÇ ŠÊŠË¡ ŠÑš¥š¡Š¯Š, ښʚ š¥ŠÀŠ õ¯š õ°çõ¯šš õ¯š šš˜š šÚÇ šÇŠÈ´šÇšÏõ° šŠÊ. š¡Š Ëõ°¥ ššš Ú´š´š Š¯¯ŠÑ š¡ÀŠˋÇšš šõ¡šÏŠÈš š¥õ¯šÏŠÈš ŠÑŠÎ˜õ¯ šÇŠÈ´šÇšÏõ¡¯ šÇŠ ÊšÇ Ú šš ššŠ, šÇš ŠÚ ŠšÝ
š¥ŠÀ šššõ¡šÏŠÈŠË¥ ŠÇŠ¿ÚŠ šš˜ŠÊšÇ šš Ú¥ŠÑšÏÚ šÏŠÈš ŠÚÇ šçšÚÇš ¡š¥ Ú õýš¥ŠÀ šõ¯ŠŠÊ.
Š°¡ š¯õ瘚 š Úš š¥ŠÀŠ šý¨šÏ¡, š¥õ¯ šššõ¡š¥Ú¯ŠË¥ Ššš¥ŠÀ Úšš¥Š₤ŠÀ õý¯õ°¥ŠË¥ š¥Š¯ÚÚõ¡¯ šÇŠ çŠÊŠ š šÇŠÊ. ŠšÏ¡, šÈ¥šÎš ŠŠ šÏŠ´Šˆ
õ°¥ õÇŠ ´Š ŠÑŠÑš¡Š¯, šššõ¡š¥Ú¯šš šÏŠÈÚŠ šõ¡šÚõ°¥ šš˜š šššýÙšŠ
õ°¥ šš˜õ¯ š
Š ËÚšš¥Š₤ŠÀ Ú¥ŠÑõ°¥ šš˜š šÚ šÏŠ´Šˆ
Š°ÇŠÊ š ÚÚšÏ šõ° ÚÚËš š¯õ瘊À šÏŠ´Šˆ
š š Ú Šš Ú¥ŠÑšÏÚ ššš õ¡¯š Ú Š š ÚÚšÏ šš š šŠÊŠ š šÇŠÊ. š
šÏ¡, ŠÇš šÇš š ŠÚ šÀ¯š˜Š š ÚËš š¥ŠÀ ŠýšÈ¥ÚŠ Š°Çõ¡¯ŠË¥ š šÚš˜ Úš¡š ÚŠ õýšÇ õ¯šË š ÚÚŠ Š°¡ š¯õ瘊 ÚÚËš š¥ŠÀ šÇŠÈ´šÇšÀš¥Š₤ŠÀ ŠýšÈ¥ÚÚõ¡¯ šÇŠ Êš ŠÊŠ š šÇŠÊ. ŠñšÏ¡, ŠŠ¯šÏ, ššÀÝõ瘊° ŠÝŠ šššš Ú¥ŠÑ šÎšš¥ŠÀ Š¯ÚÚŠ ÚÚ šÏښǚϊÏ, Š°¡ š¯õ瘚šŠ š¯õç˜ Ššš š š Ú Š ICD-10 šÏŠ´š§ŠŠÀ Lš§Šš R21ŠÏ Ššš¥ŠÀ š Úõ¡¯ ŠŠ˜¡š B š§ŠŠÀ šçšÂ
šÏŠ´Šˆ
šÇ ŠÇŠ ÊšÏ õý§š¯Š Ú˜Ú´ŠšÏ ššõ° , šÇŠ˜Ú õý§š¯ Ú¥ŠÑšÎššÇ šÈ¥Ú¡šõ¯ šŠ, Š¯šÇ, Úš ŠÝšÇ šÈ¥šÎšš¥ŠÀ õ¡¯ŠÀŠ õý§š¯õ¯ ŠÏš Š¯¯š ŠšŠÊ. ŠÏšÏŠÏš¥ŠÀ Ú¥ŠÑšÎšš šÈ¥šÎšš¥ŠÀ ŠÇšÚŠ Úšš Š¯ˋŠ˜¡ š¥šÇŠ Š¯ˋŠ˜¡šõ¯š ŠÑÚ˜ŠË¥ ššŠ°Çõ¡¯ šÚÇšŠ šššõ¡š¥Ú¯ š šýÇ ŠÇš Úšš Š¿Ú Šš Úšš Š¿š´š Š°ÇŠ õýšÇ õ¯šË š ÚÚšÏŠÏ Š°¡ š¯õ瘚šŠ õñ¡Š õý ÚšÏ Šˆ£ÚšŠÊ. ÚËÚ šÇšš šÇõÝ¯Ú Ú¥ŠÑšÎšš ÚÚ, ŠÑš, ŠÇš šÇš ŠÝš š ÚËš š¥ŠÀ šÀ¯š˜ÚŠ š¯õç˜õ¯ ÚšÚ õýš¥ŠÀ šõ¯ŠŠÊ.
õý¯ ŠÀ
šššõ¡š¥Ú¯š Ú¥ŠÑšÎšš¥ŠÀ ŠÇšÚŠ ÚšŠÊš ŠŠÑŠÑ õñ¡ šÊšÎŠõ¯ ŠÛõ° šõ¡šýš¿õ¯ ÚšÚšÏ šŠÊ. õñ¡ŠÎ˜õ° ÚšŠ Š°ÇÚ¡šŠ õñ¡õýš šõ° ššÏŠÏ, š˜Š˜ õ¯šÏ šÇš ŠŠ˜¡š ŠÊšŠ š¡ŠšÏŠÈ šõ¯õ¿šÏ õ¡¯ŠÊŠÎ˜šÏ Šˆ£Úõ° š¥õ¯šÇŠ šÈ¥ŠÏš šššõ¡š¥Ú¯ŠË¥ Š¯ˋŠ˜¡ÚŠÊ.